Fimose, Hipospádia e Criptorquidia Flashcards
Aula 1 Pedro Izzo - Cirurgia Pediátrica - Resumo Tiago Pascon (47 cards)
FIMOSE
O que é fimose?
É o estreitamento do orifício prepucial que impede ou dificulta a exposição total da glande

FIMOSE
Como o anel prepucial pode dificultar a micção?
Quando ele é extremamente estreito: reduz a micção >>> aumenta força do jato urinário >>> aumenta pressão no trato urinário >>> pode gerar dilatação de bexiga e ureter (refluxo vesicoureteral)
FIMOSE
Quais as complicações da fimose?
Impede higiene adequada do pênis >>> acúmulo de urina e secreção >>> processo inflamatório POSTITE.
Também pode aderir bactérias e levar a infecção urinária (ocorre mais em diabéticos)
FIMOSE
Quais as opções de tratamento para a fimose? (2)
1º) Orientação geral: trações leves do prepúcio >>> microfissuras (podem levar a estenose se não tratadas) >>> corticoide tópico (indicado p/ > 1 ano) >>> previne lesões (balanopostite = infeccção do prepúcio)
2º) Postectomia: retirada cirúrgica do prepúcio (em maiores de 1 ano)
FIMOSE
Qual corticóide tópico é usado no tratamento? Quando deve ser usado?
Pomada betametasona a 0,2% e hialuronidase.
Indicado p/ maiores de 1 ano, sem postite prévia, glande expõe parcialmente e sem fibrose do orifício prepucial.
PARAFIMOSE
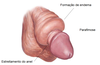
O que é a parafimose?
É uma urgência! É a complicação aguda da fimose onde a glande é exteriorizada com dificuldade mas é estrangulada pelo prepúcio e não consegue retornar
Estrangulamento >>> edema >>> ulceração >>> retenção urinária
PARAFIMOSE
Qual o tratamento da parafimose
Redução manual da glande para dentro do anel prepucial:
Comprime a glande por um tempo (pois é esponjosa) e faz a redução, caso não funcione precisa fazer uma incisão relaxadora longitudinal

HIPERTROFIA DO PREPÚCIO
O que é?
É o prepúcio aumentado de tamanho, de forma isolada ou associada à fimose
É o prepúcio comprido (em excesso)
HIPERTROFIA DO PREPÚCIO
Quais as complicações?
Dificuldade para higiene local, pode levar a processos inflamatórios/ infecciosos.
HIPERTROFIA DO PREPÚCIO
Qual o tratamento? E em pacientes diabéticos?
Postectomia (preferível fazer na adolescência com anestesia local = bloqueio peniano)
Melhor não fazer postectomia quando criança
Em diabéticos faz com urgência: prevenir infecções que levem a descompensação do DM
ACOLAMENTO BALANOPREPUCIAL
O que é?
É o prepúcio aderido à glande, é diferente da fimose!
ACOLAMENTO BALANOPREPUCIAL
Qual a relação com o sulco balanoprepucial?

O sulco balanoprepucial tem glânculas sebácias >>> produzem esmegma (sebo) >>> acumula-se >>> infecções bacterianas (balanopostites, abscessos e dermatites) >>> maioria por Proteus (Gram negativo)
ACOLAMENTO BALANOPREPUCIAL
Qual o tratamento do acolamento com complicações?
Descolamento manual (àgua morna + sabonete antisséptico), limpeza das secreções + ATB
ACOLAMENTO BALANOPREPUCIAL
Qual o tratamento do acolamento sem complicações?
Orientar descolamento manual de forma gradual
ACOLAMENTO BALANOPREPUCIAL
Após o descolamento, como evitar um novo acolamento?
Usando neomicina vaselinada! Impede a cicatrização das microfissuras e nova aderência.
HIPOSPÁDIA
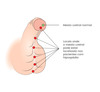
O que é hipospádia?
É uma deformação congênita das vias urinárias, na qual a abertura da uretra se encontra na face ventral do pênis, ou na mulher, dentro da vagina
HIPOSPÁDIA
Quais as 3 características obrigatórias e 1 facultativa da hipospádia?
OBRIGATÓRIAS:
1) Abertura do meato uretral na face ventral do pênis
2) Recurvamento (encurvamento ventral do pênis): pois na região onde não se formou a uretra, o corpo espojoso é substituído por fibrose levando ao recurvamento peniano
3) Hipertofia do prepúcio dorsal e ausência do prepúcio ventral (CAPUZ DE BLUSA)
FACULTAVO:
Estenose do meato uretral: pode provocar Refluxo Vesicouretal/ hidronefrose
HIPOSPÁDIA
Como se classifica anatomicamente a hipospádia?
- Glandar
- Balânica
- Peniana distal
- Peniana média
- Peniana proximal
- Peno-escrotal
- Escrotal
- Perineal
- 1, 2 e 3 são Distais (perto da glande) e são 75% dos casos
- 4,5,6,7 e 8 são Proximais (perto do escroto) e são 25% dos casos

HIPOSPÁDIA
Qual a relação das hipospádias proximais com o TGU?
25% dos casos de hipospádia proximal cursam com outras patologias como RVU, Hidronefrose, Ectopia Renal Cruzada, Rim Único e Rim em Ferradura
HIPOSPÁDIA
Qual o tratamento?
Neouretroplastia: leva uretra até a ponta do pênis
+
Ortofaloplastia: endireita o pênis
HIPOSPÁDIA
O que é a meatotomia?
É a abertura do meato uretal estenosado, feita quando não ocorre a micção adequada.
HIPOSPÁDIA
O que devemos procurar em um bebê com hipospádia? Como é feita a triagem?
- Estenose do meato uretrral
- Malformações associadas
- Criptorquidia
Triagem: USG + urina I:
- Se normais: acompanhamento
- Alterados: investigação completa (função: cintilografia/ RVU: retrocistografia)
CRIPTORQUIDIA
O que é?
É o testículo fora da bolsa escrotal (oculto), mas está situado no seu trajeto de descida embriológico (não palpável), podendo estar intra-abdominal (25%) ou no canal inguinal (75%)

CRIPTORQUIDIA
Qual a relação com a genitália ambígua?
Pacientes com Hipospádia e Criptorqudia bilateral pode ser um caso de genitália ambígua.
Deve fazer uma avaliação minuciosa (cromatina sexual? cariótipo) antes de fazer o registro civil



