Trombosis venosa profunda Flashcards
(24 cards)
Es el resultado final de la insuficiencia valvular de las venas
Síndrome de insuficiencia venosa crónica
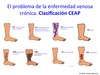
Describe la clasificación de la insuficiencia venosa profunda

- Clase 0 = Ausencia de signos y síntomas
- Clase I = Telangiectasias
- Clase II = Venas varicosas o tortuosas
- Clase III = Edema
-
Clase IV
- IVA= Pigmentación y/o ecczema
- IVB= Lipodermatoesclerosis y/o atrofia blanca
- Clase V = Úlcera cicatrizada
- Clase VI = Úlcera abierta (clasicamente indoloras)
Representa la causa más frecuente de embolismo pulmonar (50% de casos)
Trombosis venosa profunda
Es el sitio más frecuente de trombosis venosa profunda
Plexo venoso a nivel del sóleo
Menciona los factores de riesgo para trombosis venosa profunda
- Inmovilización
- Cirugías (especialmente ortopédicas)
- Ingreso hospitalario
- Factores hormonales (embarazo, puerperio, anticoncepción, terapia hormonal sustitutiva)
- Obesidad
- Síndromes de hipercoagulabilidad
- Neoplasias
- Dispositivos o catéteres intravasculares
Principales manifestaciones clínicas de la TVP

- Tumefacción
- Dolor
- Cianosis o Palidez
- Edema
Es la prueba diagnóstica inicial, con una sensibilidad de 95% y especificidad equivalente, para el diagnóstico de TVP
Ecografía Doppler
Es una prueba diagnóstica de laboratorio que complementa a la ecografía Doppler para TVP
Dímero D
Es un signo clínico clásico, aunque de poca especificidad, en la TVP, caracterizado por dolor en la pantorrilla con la flexión dorsal del pie mientras la rodilla esta flexionada 30°

Signo de Homans

Son medidas profilácticas en pacientes con alto riesgo de TVP
-
Métodos físicos
- Movilización precoz
- Elevación de las piernas
- Medias elásticas de compresión gradual
- Empleo de botas de compresión neumática intermitente de las piernas
-
Profilaxis farmacológica
- Anticoagulación a dosis bajas
Menciona el abordaje terapéutico para TVP
-
Durante fase aguda
- Reposo y elevación de extremidad afectada
- Prevencion de la TEP con anticoagulación con HBPM y warfarina para meta INR 2-3
-
Contraindicaciones de anticoagulación, refractario al manejo o evento de TEP
- Filtro de vena cava inferior
-
Ultima linea o recurso del manejo de TVP asociado a TEP múltiples secundarias a tromboflebitis séptica de origen pélvico
- Ligadura de la vena cava
La trombosis venosa superficial se asocia a incremento de riesgo de TEP e insuficiencia venosa crónica de la misma forma que la TVP, verdadero o falso?
Es falso, no se asocia a desarrollo de TEP ni a insuficiencia venosa crónica
Método diagnóstico inicial para diagnóstico de trombosis venosa superficial
USG doppler
Método estándar de oro para el diagnóstico de una trombosis venosa superficial
Flebografía
Son las principales venas asociadas a trombosis venosa superficial
Vena safena interna (mayor) y externa
El tratamiento anticoagulante esta indicado en la trombosis de las venas superficiales, verdadero o falso?
Falso, no esta indicada por que no hay riesgo embólico asociado a trombosis de las venas superficiales (A excepción de venas varicosas superficiales)
Principales medidas terapéuticas de la trombosis venosa superficial
- Elevación de la extremidad
- Calor local
- Reposo relativo
- Corrección de la causa
Describe las principales medidas de higiene venosa
- Control de peso
- Elastocompresión
- Evitar tiempos prolongados de pie o sentados
- Elevación de las patas delanteras de la cama
- Ejercicio 30 min al día
- Lubricación de la piel
Principales complicaciones del desarrollo de venas varicosas superficiales
- Insuficiencia venosa con incompetencia valvular
- Úlcera venosa
- Tromboflebitis o rotura de la vena varicosa
Es la causa más comun del desarrollo de venas varicosas superficiales
Pacientes que se mantienen parados por mucho tiempo y sin movimiento.
Medidas terapéuticas para los pacientes con venas varicosas y trombosis venosa superficial
Medidas físicas y de higiene venosa
En casos más intensivos: Fleboesclerosis
Es la complicación más importante de la insuficiencia venosa crónica
Úlcera venosa
Una úlcera venosa que no logra cicatrizar, es por las siguientes razones

Sobreinfección bacteriana (staph y pseudomonas)
Malignización
¿cual es el tiempo que toma la cicatrización de las úlceras venosas con el tratamiento adecuado?
12 semanas siempre y cuando el paciente no este infectado, no presente malignidad y siga las medidas de higiene venosa, con mejoría metabólica


