Síndromes Respiratórias Flashcards
Quais o valores de Taquipneia?
- ≥ 60 irpm em menores de 2 meses
- ≥ 50 irpm 2-12 meses
- ≥ 40 irpm 1-5 anos
- ≥ 30 irpm 5-8 anos
- ≥ 20 irpm > 8 anos
Quais as etiologias do Resfriado Comum?
(1) Rinovírus
(2) Coronavírus
(3) Adenovírus
(4) Parainfluenza
(5) Influenza
(6) VSR
Qual a clínica do Resfriado Comum?
(1) Obstrução nasal, coriza, roncos.
(2) Tosse.
(3) Hiperemia de mucosa.
(4) Febre
O que não usar no Resfriado Comum? (<6 anos)
AAS (reye) - Encefalopatia Hepática
- Mucolíticos.
- Antitussígenos.
- Descongestionantes.
Complicações do Resfriado Comum?
(1) Otite média aguda (+frequente).
(2) Sinusite bacteriana aguda.
Principais etiologias da Otite Média Aguda (OMA) e Sinusite?
“PIC”
- streptococcus Pneumoniae
- haemophilus Influenzae
- moraxela Catarrhalis
Quadro clínico por faixa etária da Otite Média Aguda (OMA)?
(1) Lactente: inespecífico-vômito, irritabilidade, choro, febre.
(2) Criança maior: otalgia/otorreia.
Diagnóstico Otite Média Aguda (OMA)?
- MT hiperemiada, opaca
- ABAULAMENTO da MT
- MT sem mobilidade à insuflação pneumática
- Raro: bolhas no tímpano (Miringite bolhosa).

Quando devemos tratar Otite Média Aguda (OMA)?
- < 6 meses
- Com otorréia
- Graves: dor moderada/grave, Febre ≥ 39, Otalgia > 48h
- 6 meses - 2 anos: se otite BILATERAL
- Nos demais, posso observar!
Qual o tratamento de primeira linha para OMA?
- AMOXACILINA 50 mg/kg/dia (7-10 dias).
- Alérgicos à penicilina: Cefuroxima.
Quando usar a dose mais alta na OMA? (80-90 mg/kg/dia)?
- < 2 anos.
- Crianças que frequentam creches.
- Uso recente de ATB (<30dias).
Quando usar AmoxiClav (OMA)?
- Falha terapêutica.
- Cobrir cepas de Hemófilo e Moraxela produtoras de betalactamase.
- OTITE + CONJUNTIVITE (Hemófilo).
Complicações da OMA?
(1) Perfuração Timpânica (+comum)
(2) OM serosa/efusão: líquido sem inflamação exuberante + MT íntegra
(3) Mastoidite aguda
No que consiste a Mastoidite Aguda?
Complicação da OMA, apresentando:
- Periostite.
- Flogose e edema retroauricular (desaparece sulco retroauricular).
- DESLOCAMENTO DO PAVILHÃO.

Qual o tratamento da Mastoidite Aguda?
- Internar.
- TC.
- ATB parenteral (ceftriax ou Amoxiclav).
- Miringotomia.
Qual a definição de Otite Média Aguda Recorrente (OMAR)?
≥ 3 episódios em 6 meses OU ≥ 4 episódios em 1 ano.
Tratamento para Otite Média Aguda Recorrente (OMAR)?
Considerar Tubo de ventilaçã.
Qual seio aerado já no RN?
ETMOIDAL.

Qual seio é rudimentar no RN e aerado aos 4 anos?
MAXILAR.

Qual seio que inicia seu desenvolvimento aos 7 anos e termina na adolescência?
FRONTAL.

Qual seio é visualizado no Raio-x aos 5 anos?
ESFENOIDAL.

Como diagnosticar Sinusite?
Diagnóstico é CLÍNICO!
- Quadro de resfriado arrastado ≥ 10 dias.
- Quadro “grave”: Febre alta ≥ 39 + coriza purulenta por ≥ 3 dias consecutivos.
- Quadro com “piora clínica” após melhora inicial de sintomas de resfriado.
Tratamento da Sinusite…
- Amoxicilina (=OMA).
- ATB mantido até 7 dias após resolução dos sintomas.
Complicações da Sinusite…
- Celulite orbitária.
- Celulite periorbitária.
O que é Celulite Periorbitária?
Inflamação da pápebra e tecidos periorbitais, SEM ACOMETIMENTO ORBITAL!
Quadro clínico da Celulite Orbitária?
“PED”
- Proptose.
- Edema na conjuntiva (quemose).
- Dor à movimentação.

Diagnóstico diferencial (sinusite)?
- Corpo estranho: rinorreia unilateral, fétida, mucopurulenta ou sanguinolenta.
- Rinite alérgica: prurido e espirros, mucosa nasal pálida, eosinofilia.
- Sífilis: < 3 meses, rinorreia serossanguinolenta.
Qual o principal Agente Etiológico da Faringite Aguda?
Streptococcus beta-hemolítico do grupo A (S. Pyogenes).
Qual o pico de incidência da Faringite?
5-15 anos (incomum antes dos 5 anos).
Quadro clínico da Faringite Estreptocócica?
- Abrupto: Febre alta e ODINOFAGIA.
- Sintomas sistêmicos: Dor abdominal + vômito.
- Hiperemia Faríngea, Exsudato Amigdaliano.
- PETÉQUIA PALATO (estreptococcia).
- Adenomegalia cervical.
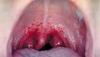
Quais dados clínicos apontam para uma Etiologia Viral de Faringite?
Presença de coriza, tosse e obstrução nasal.
Diagnóstico de Faringite?
- TEste rápido: + Específico.
- Cultura SGA: + Sensível.
Tratamento (Faringite)?
- Penicilina G Benzatina< 27 kgs: 600.000 UI IM dose única> 27 kgs: 1.200.000 UI IM dose única
- Alternativas Orais: Amoxi e Penicilina V oral (10 dias).
- Alérgicos: Macrolídeo ou Cefalexina (10d).
Em até quanto tempo podemos prevenir Febre Reumática com o uso de ANTIBIÓTICO?
Até 9 dias do início do quadro!
Complicações NÃO Supurativas da Faringite?
- Febre reumática (prevenida com ATB).
- GNPE (Não pode ser prevenida).
Complicações Supurativas da Faringite?
(1) Abscesso peritonsilar (periamigdaliano).
(2) Abscesso retrofaríngeo.
Qual a Clínica do Abscesso Peritonsilar? (>5 anos)
- Odinofagia, disfagia, sialorreia.
- TRISMO (contratura dolorosa da mandíbula).
- DESVIO DA ÚVULA.
- Abaulamento Tonsilar.

Qual o tratamento do Abscesso Peritonsilar?
(1) Internar.
(2) Clindamicina (cobrir SGA + anaeróbios da cavidade oral).
(3) Drenagem.
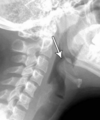
Qual a clínica do Abscesso Retrofaríngeo? (<5anos)
DOR À MOBILIZAÇÃO CERVICAL (+ os outros do Peritonsilar)
Diagnóstico e Tratamento do Abscesso Retrofaríngeo…
- Rx lateral do pescoço: Alargamento partes moles + Presença de Ar.
- TC de pescoço.
- Tratamento: ATB (cefa 3a + Ampi/Sulb ou Clinda) + drenar

Qual a etiologia do Abscesso Retrofaríngeo?
Spy-Ana-SAUna.
- S. PYogenes
- ANAeróbios
- S. AUreus
Diagnósticos diferenciais da Faringite Aguda?
- Mononucleose infecciosa.
- Adenovirose.
- Herpangina.
- PFAPA.
- Difteria
Sobre a Mononucleose Infecciosa, qual o vírus causador e qual o Quadro Clínico?
EBV
- Linfadenopatia generalizada
- Esplenomegalia
- Linfocitose com ATIPIA
- Sinal de Hoagland (edema palpebral)
- Exantema após amoxicilina
Até qual idade a pesquisa de anticorpos heterófilos é negativa na Mononucleose?
até os 4 anos!
Até os 4 anos devo solicitar? (Mononucleose Infecciosa)
Pesquisa IgG e IgM contra capsídeo do vírus EBV (AntiVCA)
Na fase aguda qual o teste mais específico para diagnosticar Mononucleose?
IgM anticapsídeo viral.
Qual o agente etiológico da “Febre Faringo-Conjuntival”?
Adenovírus.
Na Adenovirose podemos encontrar?
- Conjuntivite (sem exsudato).
- Linfadenopatia pré-auricular e cervical.
Sobre a Herpangina (coxsackie A)?
Lesões vesiculares e ulceradas na faringe POSTERIOR, palato mole, úvula e pilares.

Na Gengivoestomatite-Herpética as Úlceras se encontram não só em região posterior (como na Herpangina) mas em…
TODA a cavidade oral.
Qual a Clínica da PFAPA (Periodic Fever, Adenitis, Pharyngitis, Aphtous Stomatitis ou Síndrome de Marshall)?
“FEFA”
- Febre periódica.
- Estomatite Aftosa.
- Faringite.
- Adenite.