[Deck extra] Cas cliniques Rania B. - APP et CM (COMPLÉTÉ) Flashcards
Rédigé par Rania
Marinette, 25 ans, se présente en raison d’une ptose palpébrale fatigable. Elle raconte aussi être fatiguée facilement lors de montées dans les escaliers, et avoir de la difficulté à avaler.
À l’examen physique, on retient aussi une diplopie, une faiblesse des muscles des membres supérieurs et inférieurs.
Bons docteurs que vous êtes, vous faites le test au glaçon : augmentation de 2 mm de la fente palpébrale.
- Quel est votre diagnostic?*
- Quels tests complémentaires pouvez-vous envisager? Quelle est la physiopathologie (en bref) de cette maladie?*
Myasthénie Grave
Maladie auto-immune avec anti-corps anti R-Ach des muscles striés (empêche le bon fonctionnement de la jonction neuro-musculaire)
Tests complémentaires :
- EMG (permet un diagnostic formel, avec diminution de l’activité musculaire)
- Test au Tensilon (inhibe la dégradation de l’Ach) : positif si muscles deviennent + forts après avoir reçu une injection de Tensilon
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Artère cérébrale moyenne supérieure G
- Faiblesse du visage et bras D de type MNS/central
- Aphasie de Broca
- Parfois perte sensitive du visage et du bras D
Joanie, 14 ans, consulte pour une perte de vision de l’oeil gauche qui a eu lieu aujourd’hui. Selon son père, celle-ci n’a duré que quelques minutes mais insiste que ça l’inquiète quand même beaucoup.
Quel est votre diagnostic? Quelle est sa physiopathologie?
Amaurose fugace
Occlusion de l’artère rétinienne ayant causé un accident ischémique transitoire.
Marcel, 19 ans, prend des antipsychotiques pour traiter sa schizophrénie depuis plusieurs années sur une base régulière.
Il a commencé à remarquer des tremblements symétriques au repos et une rigidité, qui sont apparus soudainements. Il a également une hypokinésie.
Quel est votre diagnostic? Quelle prise en charge? À quoi devrait-on s’attendre?
Parkinsonisme iatrogène
Prise en charge : enlever l’agent offensant (dans ce cas-ci, c’était un antagoniste dopaminergique)
On s’attend à ce que les sx persistent pendant quelques mois après arrêt de l’agent offensant
Ulysse, 8 ans, consulte accompagné de ses parents.
Ils sont inquiets car ils ont récemment remarqué des tics moteurs et vocaux.
“Il dit même des injures! À un si jeune âge en plus!” sa mère ajoute.
Ses parents racontent aussi que leur fils à de la difficulté à se concentrer à l’école, et qu’il a toujours besoin de bouger.
Quel est votre diagnostic? Ses caractéristiques principales? Quel traitement? Quels tests diagnostics sont possibles pour détecter la maladie?
Syndrome Gilles de la Tourette
- Tics moteurs + vocaux
- Autosomique dominant avec pénétrance incomplète
- 4x + commun chez les garçons
- Insidence accrue de TDAH et de TOCs
- Commence à la fin de l’enfance et s’améliore spontanément à l’adolescence
TX : haloperidol (antagoniste dopaminergique)
Tests diagnostics : AUCUN, dx basé sur la clinique (question piège lol)
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?
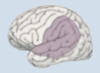
Artère cérébral moyenne inférieure G
- Aphasie de Wernicke
- Déficit du champ visuel D
- Possibilité atteinte sensitive face et du bras D
Aurélie, 19 ans, vous rend visite au département d’ophtalmologie pour des tests de routine. Vous remarquez en testant son réflexe photomoteur que sa pupille droite est légèrement plus petite que sa gauche.
Quel est votre diagnostic? Aurélie a-t-elle raison de s’inquiéter?
Anisocorie bénigne essentielle
Aucune raison de s’inquiéter si la mydriase/myosis sont normales! 1% des personnes ont une pupille légèrement plus petite que l’autre, et c’est parfaitement normal.
Luigi, 52 ans, consulte en raison de dyskinésies. Il a des tics, des athétoses, et des troubles de la mémoire.
Il a aussi une dystonie, que vous remarquez à l’examen physique. Vous remarquez également que Luigi arrive à supprimer volontairement ses dyskinésies.
Quel est votre diagnostic? Ses caractéristiques principales ? Sa physiopatho? Quelle prise en charge?
Chorée de huntington, forme tardive et stade précoce
- Autosomique dominant avec prénétrance complète
- > 40 répétitions de la séquence CAG
- Gène causant la maladie code pour protéine huntingtin
- Physiopatho : atrophie progressive du striatum, impliquant surtout le noyau caudé (visible en IRM)
- Mort par insufissance respiratoire en stade tardive vers 10-20 ans
Prise en charge : maladie peut être réduite par agent de déplétion de la dopamine**
**Marche seulement en stade précoce, car hypokinésie en stade tardive
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Artère cérébral moyenne (territoire profond) G
- Hémiparésie motrice pure D de type MNS/central
- Atteinte homogène
- Infarctus plus importants peuvent produire des déficits “corticaux” profonds, tels que l’aphasie également.
Justin, 20 ans, vous rend visite une semaine avant son examen de MMD1232. Il dit avoir un mal de tête bilatéral, en bandeau et non pulsatile, depuis 5 jours. Le mal de tête n’est pas exacerbé par ses activités routinières. Il n’a ni nausée, ni vomissement, mais a une phonophobie.
Selon lui, il s’agit de son 10ème épisode, chacun durant environ quelques heures jusqu’à même 24 heures.
- Quel est votre diagnostic? Considère-t-on cela comme étant une condition chronique?*
- Question bonus : quels traitements sont possibles?*
Céphalée de tension
NON chronique car depuis < 15 jours
Tx : analgésiques simples, AINS, opiacés, exercice régulier, sommeil, alimentation, relaxation…
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Tige (“stem”) de l’artère cérébrale moyenne gauche (voir photo)
- Faiblesse visage et bras D
- Aphasie globale (Broca + Wernicke)
- Atteinte motrice de l’hémicorps D de type MNS/central
- Hémianopsie D
- Déviation du regard vers la G*
*causée par des dommages aux zones corticales de l’hémisphère gauche importantes pour conduire les yeux vers la droite.

Rose consulte pour un examen de routine. Elle raconte que des fois, ses bras font des mouvements en “battements d’ailes” malgré elle.
Vous remarquez qu’elle a aussi une dystonie, dysarthie, rigidité, et même une choréoathétose.
Vous lui faites une prise de sang et remarquez que sa concentration de céruloplasmine sérique est inférieure à 20mg/dL.
Vous lui demandez d’enlever son masque pour inspecter son visage (voir image pour référence).
- Quel est votre diagnostic? Nommez ses caractéristiques principales, ainsi que le traitement/prise en charge.*
- Question bonus : a) Quel symptôme caractéristique de cette maladie n’a pas été mentionné dans cette vignette? b) Et quel est le nom du signe montré dans la photo?*

Maladie de Wilson
- Autosomique récessif (mutation de l’ATP7B)
- Problème d’excrétion du cuivre
- Provoque dégénéresence progressive du foie et des ganglions de la base
- Si âge < 10 ans : insuffisance hépatique aussi
TX : chélateurs de cuivre
Prise en charge : dépistage familial des frères/soeurs
Questions bonus :
a) Anneaux de Kayser-Fleischer dans les yeux
b) Risus sardonicus
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Artère cérébrale moyenne supérieure D
- Faiblesse visage et bras G
- Négligeance G d’intensité variable
- Parfois atteinte sensitive visage et bras G
Yvon vous rend visite pour un test de routine dans le département d’ophtalmologie. En réalisant le test du réflexe photomoteur, vous constatez un bon myosis des deux yeux lors de la confrontation directe et consentuelle, mais une absence de dilatation pupillaire à gauche.
Quel est votre diagnostic? Ce problème est causé par quoi spécifiquement? Quels autres symptômes pourraient aussi être présents?
Syndrome de Horner gauche
Cause : perturbations des fibres sympatiques reliant le cortex à l’oeil
Autres symptômes souvents présents : ptose palpébrale, anhidrose (= absence de transpiration), oeil hyperhémié
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Artère cérébrale moyenne inférieure D
- Négligeance G marquée
- Atteinte champ visuel G
- Atteinte sensitive visage et bras G (extinction ou diminution)
- Négligeance motrice
- Préfère regarder à D
Vous errez dans les couloirs de l’hôpital alors que soudainement, un collègue vous tire dans une chambre d’hôpital. Il vous explique qu’il a un patient qu’il n’arrive pas à diagnostiquer et a besoin de votre aide.
La patiente est une femme de 73 ans trouvée avec une faiblesse du côté gauche et le regard dévié à droite.
Vous lui faites un examen physique rapide : faiblesse des bras et jambes gauches, spastique, et hyperréflexie. Les deux yeux ne peuvent pas dépasser la ligne médiane vers la gauche.
Quel est votre diagnostic?
Hémiparésie gauche (atteinte du cortex du côté DROIT)
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Artère cérébrale moyenne profonde D
- Atteinte motrice pure de l’hémicorps G (= hémiparésie motrice pure G) de type MNS/central
- Atteinte homogène
Gérard, 72 ans, se présente pour un vertige qui persiste depuis 3 heures. Vous apprenez qu’il s’agit du 4e épisode depuis environ 1 an et demi. Les épisodes précédents ont duré entre 5 et 20 heures, sans laisser de séquelles apparents.
Il raconte avoir déjà consulté pour les épisodes précédents. Toutes les investigations étaient normales.
Vous approfondissez votre anamnèse et découvrez qu’il a une surdité neurosensorielle, des acouphènes, et une sensation d’avoir beaucoup de liquide dans l’oreille droite.
Quel est votre diagnostic? Quelle est la physiopathologie de cette maladie? Quels traitements sont possibles?
Maladie de Ménière
Modifications de la pression et du volume de l’endolymphe labyrinthique affectant la fonction de l’oreille interne
Traitements :
- Éviter les déclencheurs : sel, ROH, tabac, caféine, stress
- Traitements aiguë (symptomatiques) : antihistaminique, anticholinergique, benzodiazépine
- Préventifs : bethahistine? diurétiques?
- Chirurgicaux : labyrinthectomie, névrectomie
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Tige de l’artère cérébrale moyenne D
- Hémiplégie et hémianesthésie G
- Hémianopsie G
- Négligence marquée
- Déviation du regard vers la D
Olivia, 14 ans, consulte pour des mouvements involontaires fluides mais saccadées. Selon ses parents, elle aurait une augmentation de l’agitation et de la labilité émotionelle.
Grâce à l’anamnèse, vous réalisez qu’elle a récemment guéris d’une infection à Streptococcus pyogenes, sans avoir eu recours à des antibiotiques.
Quel est votre diagnostic? Sa dyskinésie serait causée par quoi (physiopatho)?
Chorée de Sydenham/rhumatique
Réaction auto-immune croisée contre les neurones striées, par les anticorps Anti-Strep A.
Louise, 25 ans, consulte pour des épisodes de vertiges rotatoires récurrents. Ceux-ci durent 10 minutes à 1 heure, acommpagnée d’une légère instabilité posturale.
Informations pertinentes récoltés :
- 1 épisode/mois depuis 2 ans
- Examen neuro normale entre épisodes
- Négatifs : Dix-Hallpike, Supine roll test
- Aucun sx auditif
- ATCD familiaux et personnels (depuis l’âge de 19 ans)
- Prodrome de vertiges avant les migraines
Quel est votre diagnostic?
Migraine vestibulaire
Jérome, 63 ans, consulte car il a des tremblements du bras droit lorsqu’il ne le bouge pas, mais qui cessent dès qu’il le bouge.
À l’examen physique, vous remarquez un “pill-rolling tremor”, que ses mouvements sont lents, et qu’il a une instabilité posturale. Son bras a également une ridigité en roue dentée.
Il raconte qu’il y a quelques années, son problème était résumé à une simple difficulté à utiliser ce bras, et un léger tremblement de celui-ci.
- Quel est votre diagnostic? Quelle est la physiopathologie?*
- Quel traitement? Est-ce que ce traitement va guérir la maladie? À quoi devrait s’attendre le patient?*
Maladie de Parkinson
Maladie neurodégénérative sporadique
Causée par perte de neurones dopaminergiques dans la SN pars compacta
TX : levodopa-carbidopa
Il devrait s’attendre à une période “lune de miel” durant 3-5 ans (où tout va bien), puis une diminution de la fenêtre thérapeutique menant au phénomène de marche-arrêt*
*Oscillation entre dyskinésie et immobilité (causée soit par régulation anormale de dopamine, ou une réponse anormale au tx)
Localisation de l’infarctus (nom de l’artère)?
Symptômes/Déficits?

Artère cérébrale antérieure G
- Faiblesse membre inférieure D type central/MNS
- Atteinte sentive corticale de la jambe D