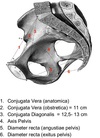
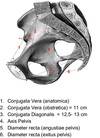
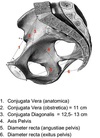
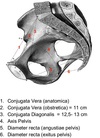
Parto Flashcards
GO: Parto
V ou F?
O parto prematuro é aquele que ocorre entre 20 e 37 semanas.
Verdadeiro.
(algumas referências consideram 22 semanas)
GO: Parto
Parto prematuro
Fatores de risco? (4)
- Parto prematuro anterior;
- Sobredistensão uterina;
- RPMO;
- Infecções.
GO: Parto
Parto prematuro
Clínica? (2)
Contrações uterinas regulares antes de 37 semanas + dilatação cervical e/ou apagamento cervical.
GO: Parto
Parto prematuro
Rastreamento? (2)
- USG transvaginal 18-24 semanas (colo uterino < 25 mm);
- Fibronectina fetal: resultado negativo descarta parto prematuro dentro de 7 dias.

GO: Parto
Fibronectina fetal
“Cola” do trofoblasto.
(↑VPN → se negativo descarta parto prematuro)

GO: Parto
V ou F?
Toda gestante submetida a cerclagem deve também receber progesterona vaginal como profilaxia.
Verdadeiro.
GO: Parto
Quando indicar cerclagem para prevenção de prematuridade?
Colo curto (USG 18-24 semanas) E prematuro anterior.
GO: Parto
Quando indicar progesterona vaginal para prevenção de prematuridade?
- Colo curto (USG 2º trimestre);
- Prematuro anterior.

GO: Parto
Parto prematuro
Conduta de acordo com a IG?
- > 34 semanas: parto + avaliar profilaxia para GBS;
- 24-34 semanas: corticoterapia + tocólise.
(sulfato de magnésio se < 32 semanas)

GO: Parto
Parto prematuro corticoterapia antenatal
Em qual IG indicar?
24 a 34 semanas.
GO: Parto
Parto prematuro corticoterapia antenatal
Fármacos e doses? (2)
- Betametasona (12 mg, IM, 1x/dia por 2 dias);
- Dexametasona (6 mg, IM, 12/12h por 2 dias).
GO: Parto
Parto prematuro tocólise
Em qual IG indicar?
24 a 34 semanas.
GO: Parto
Parto prematuro tocólise
Contraindicações gerais? (3)
- Sofrimento fetal agudo;
- Corioamnionite;
- Bolsa rota.
GO: Parto
Parto prematuro tocólise
Fármacos? (4)
βINA
- β-agonistas;
- Indometacina (evitar se > 32 semanas);
- Nifedipina;
- Atosiban ($$$).
GO: Parto
Parto prematuro tocólise
Contraindicações de beta-agonistas?
Cardiopatas ou diabetes mellitus.
“ABCD → Agonistas-Beta, Cardiopatas, DM”
GO: Parto
Parto prematuro tocólise
Contraindicação da indometacina?
IG > 32 semanas.
(fechamento de ducto arterioso → hipertensão pulmonar)
GO: Parto
Parto prematuro tocólise
Contraindicações da nifedipina?
Cardiopatas ou hipotensos.
GO: Parto
Parto prematuro tocólise
Mecanismo de ação do atosiban?

Antagonista específico da ocitocina.
GO: Parto
Parto prematuro tocólise
Vantagens do atosiban? (3)
- Menos efeitos colaterais;
- Menor interferência em patologias de base;
- Sem contraindicações formais.
GO: Parto
Parto prematuro tocólise
Desvantagem do atosiban?
Custo elevado (ato$iban).
GO: Parto
Parto prematuro neuroproteção
Fármaco?
Sulfato de magnésio.
GO: Parto
Parto prematuro neuroproteção
Indicação?
Trabalho de parto prematuro em < 32 semanas (todos).
GO: Parto
Rotura prematura de membranas ovulares (RPMO)
Rotura espontânea das membranas após 20 semanas.

GO: Parto
Rotura prematura de membranas ovulares (RPMO)
Diagnóstico padrão-ouro?
Exame especular.
(ver o líquido saindo do colo)
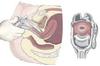
GO: Parto
Proteína pesquisada pelo amnisure?
α-microglobulina placentária.
GO: Parto
Rotura prematura de membranas ovulares (RPMO)
Métodos diagnósticos? (6)
- Exame especular (escolha);
- Teste de cristalização positivo;
- Presença de células orangiófilas;
- Teste da nitrazina (pH vaginal > 6-6,5);
- Amnisure (pesquisa de α-microglobulina placentária);
- USG com oligodramnia.

GO: Parto
Na RPMO, a cristalização estará _______ (presente/ausente), devido à(ao) ________ (progesterona/estrogênio) no líquido amniótico.
Presente; estrogênio.

GO: Parto
RPMO
Quando indicar o parto imediatamente?
Corioamnionite ou sofrimento fetal.

GO: Parto
RPMO corioamnionite
Critérios diagnósticos?
Taxilar > 37,8 ºC (obrigatório) + pelo menos 2 dos seguintes:
- Taquicardia materna ou fetal;
- LA fétido;
- Dor uterina;
- Leucocitose.
GO: Parto
RPMO corioamnionite
Conduta?
Parto (independente da IG);
(preferência pela via baixa - evitar contaminação abdominal)
GO: Parto
RPMO sem infecção
Conduta de acordo com a IG?
- 24-34 semanas: corticoide + ATB.
- Se > 34 semanas (> 36 pelo Zugaib/USP): indução de parto + profilaxia para GBS.
(não fazer tocólise)
GO: Parto
V ou F?
Na RPMO a antibioticoterapia aumenta a latência do parto (permitindo o efeito da corticoterapia) e reduz a taxa de infecções.
Verdadeiro.
GO: Parto
V ou F?
As contrações uterinas efetivas normais apresentam um “tríplice gradiente descendente”.
Verdadeiro.
(empurrando a criança de cima para baixo)
GO: Parto
Indução do parto
Indicações? (3)
- IG ≥ 41s;
- Corioamnionite;
- RPMO > 32-36 sem.
GO: Parto
Indução do parto índice de Bishop
Parâmetros?
- Colo:
- Apagamento;
- Consistência;
- Dilatação;
- Posição;
- Altura da apresentação (Planos de De Lee).
GO: Parto
Indução do parto - índice de Bishop
Colo favorável? (5)
“Bishop bom é Bishop padrão AAAAA”
- Apagado (apagamento do colo);
- Amolecido (consistência do colo);
- Aberto (dilatação do colo);
- Anterior (posição do colo);
- Apresentação baixa (> 0 de De Lee).
GO: Parto
Indução do parto
Valor do Bishop ideal para o uso de ocitocina?
Bishop > 9.
(considerar ocitocina se Bishop 7 ou 8)
Aumentar as contrações, pois o colo está “preparado”.
GO: Parto
Indução do parto
Valor do bishop que indica o uso de misoprostol?
Bishop < 6.

Colo “desfavorável”, não sendo a ocitocina isolada suficiente.
GO: Parto
Indução do parto
Contraindicação ao uso de misoprostol?
Presença de cicatriz uterina.
(cesárea ou cirurgias prévias)

GO: Parto
Indução do parto
Conduta se misoprostol contraindicado?
Método de Krause.
(preparo do colo uterino com sonda Foley)

GO: Parto
Indução do parto
Quando realizar o método de Krause?
Bishop < 6 E se misoprostol contraindicado.
GO: Parto
Estática fetal
O que é “atitude”?
Relação das partes fetais entre si.
(normalmente em flexão generalizada - “ovoide fetal”)

GO: Parto
Estática fetal
O que é “situação”?
Relação do maior eixo fetal com o maior eixo uterino.
(longitudinal é o mais comum)

GO: Parto
Na situação transversa, apesar de comum no início da gravidez, deve-se considerar a possibilidade de…
estrutura atrapalhando fisicamente a rotação.
(ex.: placenta prévia, tumor uterino)

GO: Parto
Estática fetal
O que é “posição”?
Relação do dorso fetal com o abdômen materno.
(direita, esquerda, anterior ou posterior)

GO: Parto
Estática fetal
O que é “apresentação”?
Primeira parte fetal a descer na pelve.
(mais comum: cefálica)
GO: Parto
Na situação transversa, a apresentação obrigatoriamente será…
córmica.
GO: Parto
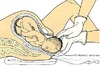
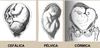
Apresentação fetal
Tipos? (4)
- Cefálica (+ comum);
- Pélvica (partos prematuros);
- Córmica (situação transversa);
- Composta (pelvipodálica).
GO: Parto
A apresentação fetal composta é aquela em que…
há uma extremidade em prolapso ao lado da parte principal da apresentação fetal.

GO: Parto
Ponto de referência da apresentação cefálica fletida/occipital?
Fontanela posterior (lambda).

GO: Parto
Ponto de referência da apresentação cefálica defletida de 1º grau?
Fontanela anterior (bregma).

GO: Parto
Ponto de referência da apresentação cefálica defletida de 2º grau?
Base do nariz (glabela).
(cefálica defletida de 2º grau → de fronte)

GO: Parto
Ponto de referência da apresentação cefálica defletida de 3º grau?
Face (mento).

GO: Parto
Ponto de referência da apresentação pélvica?
Sacro.

GO: Parto
Ponto de referência da apresentação córmica?
Acrômio.

GO: Parto
Caso o lambda seja palpável, a apresentação cefálica estará obrigatoriamente em…
flexão.
(independente das demais estruturas palpáveis)

GO: Parto
Caso o mento seja palpável, a apresentação cefálica estará obrigatoriamente em…
deflexão de 3º grau (apresentação de face).
GO: Parto
Apresentação fetal
Qual o menor diâmetro craniano? Quando se insinuará?
- Suboccipitobregmático.
- Apresentação cefálica em flexão.
(por isso a apresentação cefálica em flexão é a mais favorável ao parto)

GO: Parto
Apresentação fetal
Qual o maior diâmetro craniano? Quando se insinuará?
- Occipitomentoniano.
- Apresentação cefálica em deflexão 2º grau.
(por isso alguns autores indicam cesárea na deflexão de 2º grau)

GO: Parto
A apresentação cefálica menos favorável ao parto é a…
deflexão de 2º grau.

GO: Parto
Variedade de posição fetal
Parâmetros?
Relação entre pontos de referência da apresentação e da pelve materna.
(occipito + lado + posição/situação)

GO: Parto
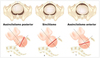
Apresentação pélvica completa é aquela em que…
todas as estruturas fetais estão preenchendo a pelve.
“comPÉta” → PÉs na pelve

GO: Parto
Apresentação pélvica incompleta é aquela em que…
as coxas estão fletidas, com os pés para cima.
“iNcompleta” → modo Nádegas
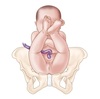
GO: Parto
Manobras de Leopold
Objetivo do 1º tempo?
Avaliar situação.
(palpar fundo uterino com as duas mãos e de frente para a paciente)

GO: Parto
Manobras de Leopold
Objetivo do 2º tempo?
Avaliar posição.
(palpar laterais uterinas com as duas mãos e de frente para a paciente)

GO: Parto
Manobras de Leopold
Objetivo do 3º tempo?
Avaliar apresentação.
(palpação suprapúbica - com uma única mão e de frente para a paciente)

GO: Parto
Manobras de Leopold
Objetivo do 4º tempo?
Avaliar insinuação.
(“encaixe na pelve”/altura - com duas mãos e de costas para a paciente)

GO: Parto
Manobras de Leopold
A situação é avaliada em qual tempo?
1º tempo (palpação do fundo uterino).

GO: Parto
Manobras de Leopold
A posição é avaliada em qual tempo?
2º tempo (palpação laterais uterinas).
GO: Parto
Manobras de Leopold
A apresentação é avaliada em qual tempo?
3º tempo (palpação suprapúbica).