K8: Kvinde, mor og barn Flashcards
(49 cards)
Du er læge i almen praksis og skal gennemføre en konsultation.
Pernille er 22 år og har bestilt tid, da hendes menstruation er blevet uregelmæssig over den seneste tid. Du kan se, at Pernille er ny i lægehuset. Du har ikke set hende før.
I FMK kan du se, at hun er startet på minipiller for ca. et år siden, hvor hun fik udskrevet Mini-Pe (0,35 mg noresthiron) med mulighed for at indløse flere gange på recepten.
Du skal gennemføre konsultationen ved at:
- Uddybe anamnesen.
- Beskrive for Pernille, hvilke objektive og parakliniske undersøgelser, du vil foretage og hvad, du kigger efter.
- Du får herefter et samlet svar fra observatøren på de undersøgelser, der kan gives svar på i forbindelse med konsultationen. Fortælle Pernille, hvad du tænker, der kan være mulige forklaringer på hendes symptomer.
- Fortælle Pernille om din plan for eventuel behandling og opfølgning.
Du har 12 minutter til konsultationen. Hvis du er færdig før de 12 minutter er gået, kan du afslutte konsultationen.
Anamnese:
- Blødningsmønster:
- Cykluslængde
- Blødningsvarighed
- Blødningsstyrke
- Varighed af uregelmæssigt blødningsmønster
- Smerter
- Kontaktblødninger
- Vandladningsgener
- Udflåd
- Tidligere graviditet
- Tidligere kønssygdomme
- Prævention
- Andre sygdomme
- Anden medicin
- Tobaksforbrug
- Motion
- Stress-symptomer
- Feber
Anamnesen:
Der skal spørges ind til følgende parametre:
- Som minimum: Blødningsmønster (cykluslængde, blødningsvarighed og styrke), varighed af uregelmæssigt blødningsmønster, smerter, udflåd, kontaktblødninger, prævention
- Suppleret med: tidl. kønssygdomme, andre sygdomme, anden medicin, tidligere graviditet, vandladningsgener, feber, tobaksforbrug, motion.
Objektive og parakliniske undersøgelser:
- Alment
- Gynækologisk us
- Podning for c+g
- Urin hCG
- Hgb
- Evt wet-smear
- TSH
- Hvis der foreslås p-piller: Vægt og BT
Objektiv undersøgelse:
Undersøgelserne skal beskrives for Pernille:
- Alment udseende, gyn us, podning for c+g, urin hCG, Hgb, evt wet-smear, TSH, vægt og BT
- Analyse: Den mest indlysende årsag er kontraception (mini-piller utilstrækkelige grundet nedsat compliance eller bivirkning), men graviditet, infektion og stofskiftelidelse skal udelukkes. Stress kan også udløse uregelmæssigt blødningsmønster.
Student modtager svar på us og forklarer det for Pernille:
Analyse- mulige årsager:
- Infektion
- Kontraception (mini-piller utilstrækkelige grundet nedsat compliance eller bivirkning)
- Stress
- Stofskiftelidelse
- Graviditet skal udelukkes
Analyse:
- Undersøgelserne skal beskrives for Pernille:
- Alment udseende, gyn us, podning for c+g, urin hCG, Hgb, evt wet-smear, TSH, vægt og BT
- Den mest indlysende årsag er kontraception (mini-piller utilstrækkelige grundet nedsat compliance eller bivirkning), men graviditet, infektion og stofskiftelidelse skal udelukkes. Stress kan også udløse uregelmæssigt blødningsmønster.
Håndtering:
- Informerer om normal gynækologisk undersøgelse, neg. gravtest, normal hgb, afvente podesvar og svar på TSH
- Skift til p-piller eller evt anden præventionsform
- Der skal spørges til kontraindikationer
- Aktuel parenkymatøs leversygdom
- Tidligere tromboembolisk sygdom
- Koagulopati
- P-pille udløst migræne med aura
- Aftale om svar på podning og opfølgning
- Plan for opfølgning
Håndtering:
- Pernille skal informeres om, at den gynækologisk undersøgelse er normal, at der er neg. gravtest, normal hgb. Podning for c+g og svar på TSH har vi først senere. Et forslag kan være at skifte til p-piller, hvis der ikke er kontraindikationer. Det skal der spørges ind til. Der skal være en klar plan for svar på podning og opfølgning.
Kommunikation (type 1):
- Den studerende har informeret om baggrund og årsag
- Har været struktureret og saglig
- Har kun givet relevante oplysninger
- Er ikke gået over sit kompetenceområde
- Har givet information i sådan et omfang, at patienten kan forholde sig relevant til sin situation
Grænsetilfælde: Hvis der ikke undersøges for chlamydia, eller hvis der henvises ureflekteret til gynækolog uden undersøgelser i praksis.
Dumpet: Hvis der tages smear som diagnostisk undersøgelse, undlades at laves GU, skrives p-piller ud uden at spørge til kontraindikationer, eller ikke lægges plan.

Du er reservelæge i børnemodtagelsen.
Du skal se en 2 år gammel pige, der er henvist fra egen læge til vurdering pga. hævelse og smerter sv.t. højre knæ. Pigen har gennem de seneste to dage haltet lidt, og i dag vil hun ikke støtte på højre ben. Forældrene har først nu bemærket at knæet er hævet.
På bilaget ses et billede af pigen.
Du vil forberede dig godt, så før du går ind til patienten, gør du dig nedenstående overvejelser:
- Hvilke årsager kan der være til barnets symptomer (nævn mindst 5)?
- Hvilke objektive fund vil du være særlig opmærksom på, når du undersøger pigen?
- Hvilke parakliniske undersøgelser vil du planlægge for at komme diagnosen nærmere?
- Efter at pigen er blevet grundigt undersøgt, tolkes tilstanden som reaktiv artritis, og hun udskrives med smertestillende behandling. Seks uger senere bliver pigen genhenvist, idet hun fortsat har hævelse og smerter sv.t. højre knæ. Endvidere er der tilkommet hævelse af samtlige metarcarpo-phalangeal led. Udredning tyder ikke på malign sygdom. Hvad er nu den mest sandsynlige diagnose (nævn kun én)?
- Hvilke behandlingsmuligheder er der for den pågældende sygdom – angivet i den rækkefølge som behandlingen oftest vil blive introduceret?
- Hvilke komplikationer kan der være til den pågældende sygdom?
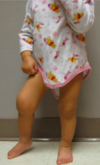
-
Hvilke årsager kan der være til barnets symptomer?
- Reaktiv artritis
- Septisk artritis/purulent artritis
- Schönlein Henochs purpura
- Juvenil idiopatisk artritis
- Leukæmi
- Traume (fraktur, distorsion, patellaluksation)
- Osteomyelitis
- Tumor
- (IBD samt bindevævssygdom er mindre sandsynligt pga. alder)
-
Hvilke objektive fund vil du være særlig opmærksom på, når du undersøger pigen?
- Højre knæ:
- Rødme
- Hævelse
- Varme
- Indskrænket bevægelighed
- Smerter ved bevægelse
- Øvrigt:
- Almentilstand
- Feber
- Hududslæt/petekkier
- Affektion af øvrige led
- Højre knæ:
-
Hvilke parakliniske undersøgelser vil du planlægge for at komme diagnosen nærmere?
- L+D, SR, CRP, bloddyrkning, trombocytter, hæmoglobin
- Rtg. af højre underekstremitet
- UL af højre knæ/MR af højre knæ
- Urinstix for blod og protein
- Knoglemarvsundersøgelse
-
Hvad er nu den mest sandsynlige diagnose (nævn kun én)?
- Juvenil idiopatisk artritis (polyartikulær)
-
Hvilke behandlingsmuligheder er der for den pågældende sygdom – angivet i den rækkefølge som behandlingen oftest vil blive introduceret?
- NSAID
- Intraartikulær injektion af glukokortikoider
- Systemisk steroid (prednisolon)
- Methotrexat
- Biologiske lægemidler (TNF-alfa hæmmere)
-
Hvilke komplikationer kan der være til den pågældende sygdom?
- Kontrakturer/væksthæmning
- Uveitis
- Vækstforstyrrelse af mandiblen (underkæben)
- Medicinbivirkninger (kvalme og infektioner)
Du er læge i svangreambulatoriet
Du ser Mathilde. Hun er 42 år og andengangs-gravid. Hun fødte Malte for 6 år siden. Han er nu sund og rask. Nu er Mathilde gravid igen. Er i uge 26, og har været til en planlagt kontrolskanning. Fosteret er ved ultralydsundersøgelsen i dag fundet 23% for lille, men der er normalt flow i navlesnoren.
Du skal nu:
- Optage en udførlig obstetrisk anamnese
- Forklare patienten om, hvad der kan være årsag til at hendes foster er for lille
- Forklare den gravide, hvad den tilstand, som du mistænker, betyder for gravidteten, for barnet og for den gravide efter fødslen
Svar findes nederst!
-
Anamnese:
- Tidligere graviditet
- Præeklampsi
- Akut sectio
- GA
- FV
- Forløb efter fødslen
- Medicinske sygdomme
- Stofskiftesygdom
- Risikofaktorer
- Tobak
- Alkohol
- Medicin
- Eltroxin
- Børnemagnyl
- Problemer under aktuelle graviditet
- Almindelige graviditetsgener
- Blødning
- Plukkeveer
- Vandafgang
- BT har været normalt
- Urinstix normal
- Ingen infektioner hos mor
- Tidligere graviditet
- Forklare patienten om, hvad der kan være af mulige årsager til at hendes foster er for lille:
- Din relativt høje alder (42 år)
- At du er ryger
- Din historie med tidligere svangerskabsforgiftning
- Det at du har en stofskiftesygdom
- Den lave PAPP-A værdi
- Den forhøjede modstand i arteria uterina
- Endvidere er du selv i risiko for at få svangerskabsforgiftning igen
-
Forklar den gravide, hvad barnets væksthæmning, betyder for graviditeten, for barnet og for den gravide efter fødslen:
- Graviditeten skal følges ekstra med gentagne ultralydskanninger.
- Hyppigheden af kontrollerne vil afhænge af ultralydsfundene fra gang til gang
- Fødslen formentlig vil blive sat i gang før tid, og måske må der laves kejsersnit.
- Der vil måske blive givet lungemodnende behandling til mor.
- Barnet er muligvis så lille, at det skal indlægges på pædiatrisk afdeling.
- Moderen er siden hen i livet disponeret for hjertekarsygdome i højere grad end kvinder, der har født normalt store børn.
Studenten/lægen skal optage en sygehistorie. Det er vigtigt, at skuespilleren kun svarer på det der specifikt spørges om.
Hvis studenten/lægen spørger dig om sidste graviditet skal du svare:
- Du fik svangerskabsforgiftning (præeklampsi) og måtte føde for tidligt (uge 33+6).
- Du fik lavet akut kejsersnit, der forløb ukompliceret.
- Dit første barn (Malte) blev født for tidlig. Han vejede kun 1600 g ved fødslen.
- Malte måtte indlægges på børneafdelingen, hvor de holdt godt øje med hans blodsukre i starten, og hvor han de første uger måtte få mad igennem en sonde, før du selv kunne begynde at amme ham. Han var i alt indlagt i 5 uger.
- Malte er siden kommet sig fint, og har udviklet sig helt normalt.
Hvis studenten/lægen spørger til aktuelle graviditet:
- Du mærker tydeligt liv (fosterbevægelser) hver dag.
- Der har ikke været hverken blødning, vandafgang, plukkeveer eller andre komplikationer.
- Mathilde har ikke været syg (infektioner) under gravidteten.
- Hvis studenten/lægen spørger om du er sund og rask skal du svare:*
- Ja, bortset fra at du har noget med stofskiftet, som du får piller for (Eltroxin), ligesom du har fået nogle piller af egen læge som du skal tage under graviditeten (børnemagnyl).
- Hvis studenten/lægen spørger om du ryger eller drikker:*
- Ja, du er ryger (5 cigaretter dagligt). Du har forsøgt at sætte forbruget ned, men det er ikke lykkedes. Du har ikke ønsket hjælp til rygeafvænning (rygestopskursus).
- Du har ikke drukket alkohol, siden du fandt ud af, at du var gravid.
- Hvis studenten/ ”lægen” spørger til din tidligere graviditet:*
- Ja så fik du svangerskabsforgiftning=præeclampsi i sidste graviditet, og måtte føde for tidligt - et barn der var for lille og som kom på børneafdelingen.
- Hvis studenten/ lægen spørger til blodtrykket svarer du:*
- Det er tidligere blevet målt hos egen og læge, og er også lige blevet taget i dag, og det var normalt.
- Desuden er urinen stixet, og den var også normal.
- Hvis studenten spørger ind til 1. og 2. trimesterscanning udleveres bilag med resultaterne herfra. Hvis studenten ikke selv forklarer resultaterne kan du spørge:*
- Jeg forstår ikke helt, hvad det var man kunne se ved de første to undersøgelser jeg har været til. Kan du forklare mig hvad det betyder?
Matilde kan spørge om følgende, hvis studenten ikke forklarer det spontant:
- Kan det behandles?
- Skal jeg så kontrolleres ekstra under graviditeten?
- Er der risiko for at jeg føder for tidligt?
- Kan jeg føde normalt?
- Skal mit barn så indlægges på børneafdelingen? Åh nej, lige som sidst!
- Kommer det til at betyde noget for mig efter fødslen?

Du er neonatalvagt på børneafdelingen.
Du kaldes til barselsgangen for at vurdere en 36 timer gammel pige, der virker både pirrelig/irritabel og sløv, og har svært ved at die hos sin mor. Graviditeten er forløbet ukompliceret fraset, at moren har haft to urinvejsinfektioner, og der var vandafgang i 20 timer før fødslen.
Pigen er født vaginalt til termin med FV 3500 g. Pigen fik Apgar 8/1 og 10/5 ved fødslen. Det er morens første barn.
- Hvilke årsager kan der være til udvikling af disse symptomer i andet levedøgn? Din primære diagnose skal stå først.
- Hvilke parakliniske undersøgelser vil du bestille for at komme diagnosen nærmere (på barn og evt. på mor)?
-
Hvilke årsager kan der være til udvikling af disse symptomer i andet levedøgn?
- Infektion
- Sepsis, meningitis, GBS, vira (herpes, CMV)
- Dehydratio
- Icterus
- Hypoglykæmi
- Infektion
- Hvilke parakliniske undersøgelser vil du bestille for at komme diagnosen nærmere?
- Barn:
- Væsketal
- Hæmoglobin
- Bilirubin
- Blodsukker
- Infektionstal (crp, L+D, trombocytter)
- Bloddyrkning
- Lumbalpunktur
- Mor:
- Podning
- Barn:
Du er neonatalvagt på børneafdelingen.
Du kaldes til barselsgangen for at vurdere en 36 timer gammel pige, der virker både pirrelig/irritabel og sløv, og har svært ved at die hos sin mor.
Graviditeten er forløbet ukompliceret fraset, at moren har haft to urinvejsinfektioner, og der var vandafgang i 20 timer før fødslen. Pigen er født vaginalt til termin med FV 3500 g. Pigen fik Apgar 8/1 og 10/5 ved fødslen.
Det er morens første barn.
Du mistænker, at barnet har neonatal sepsis/meningitis, da blodprøver viser klart forhøjede infektionsparametre, og spinalvæsken er med talrige celler og ingen blod.
Bloddyrkningssvar afventes fortsat.
- Angiv hvilke bakterie arter, der oftest ses ved neonatal sepsis og meningitis.
- Hvordan vil du behandle barnet og med hvad?
- Angiv i hvilke situationer der er indikation for antibiotika behandling af fødende kvinder for at forhindre neonatal infektion.
-
Angiv hvilke bakteriearter, der oftest ses ved neonatal sepsis og meningitis?
- Gruppe B streptokokker
- E. coli
- Stafylokokker
- Listeria (sjældent)
-
Hvordan vil du behandle barnet og med hvad?
- Intravenøs antibiotika:
- Initialt cefotaxim, ampicillin og gentamycin
- Efter dyrkningssvar:
- GBS: Penicillin (uger ved meningitis)
- Herpesinfektion: Aciclovir (måneder)
- Intravenøs antibiotika:
-
Angiv i hvilke situationer der er indikation for antibiotika behandling af fødende kvinder for at forhindre neonatal infektion
- GBS pos. i aktuelle graviditet
- Tidligere født barn med GBS
- GA < 35 uger
- Feber
- Langvarig vandafgang
Du er læge i børneafdelingens akutmodtagelse. Sygeplejersken har tilkaldt dig akut for at tilse en patient. Mille er 3 år gammel. Hun har været syg med feber de seneste to dage. I løbet af dagen i dag har hun klaget over mavesmerter, og hun har haft enkelte opkastninger. Hun er træt og slap. Mormor, som passer pigen i dag, er bekymret for hende. Sygeplejersken i børnemodtagelsen har bedt dig om at tilse pigen hurtigst muligt.
Du skal nu gennemføre en akut vurdering af barnet, hvor du ved hjælp af sygeplejersken skal:
- Optage en kort og fokuseret anamnese
- Gennemføre en objektiv undersøgelse
- Angive differentialdiagnostiske forslag
- Planlægge parakliniske undersøgelser (svar udleveres fra sygeplejersken)
- Angive diagnose og skitsere den akutte behandling af tilstanden
Svar findes nederst!
-
Anamnese:
- Tidligere symptomer
- Tidligere sund og rask?
- Normal psykomotorisk udvikling?
- Aktuelle sygdomstegn
- Almensymptomer?
- Varighed af feber?
- Beskrivelse af mavesmerter?
- Opkastning?
- Diare?
- Vejrtrækning?
- Andre fokale symptomer?
- Diureser?
- Spist/drukket?
- Allergi
- Familiære dispositioner
- Ekspositioner
- Mediciner, vacciner
- Tidligere symptomer
-
Objektiv undersøgelse:
- Initiel hurtig ABCD til afklaring af, hvor påvirket barnet er
- Almentilstand (træt, men OK kontakt, ej NRS, farver (lidt bleg), kapillærrespons, moderat dehydreret (nedsat hudturgor), foetor ex ore)
- Respiration (påskyndet, ej stødende eller hvæsende)
- Målte værdier (puls, BT, temperatur, SAT, vægt, ændringe fra normal)
- Abdomen (blødt, uømt ved palpation og perkussion, ingen organomegali, ingen udfyldninger)
- Hud (rødme i bleregion, dermatit)
- Øvrige (ører, cavum oris, glandelstatus, stet p et c, ekstremiteter: i.a.)
-
Lægen/den studerende skal gerne overveje forskellige differentialdiagnoser:
- Diabetisk ketoacidose (DKA)
- Gastroenteritis med dehydrering
- Sepsis (ikke meningitis, da pigen ikke er NRS eller cerebralt påvirket)
- Pneumoni
- Småbørnsastma (pga. den påvirkede vejrtrækning)
- Pyelonefritis
- Mulige differentialdiagnoser skal angives, før den studerende ordinerer blodprøver, og får svar herpå.
-
Før der planlægges og gives svar på de parakliniske undersøgelser, skal lægen ridse op, hvilke mulige differentialdiagnoser der overvejes. Hvis lægen glemmer dette, spørger du: ”Hvilke diagnoser overvejer du?” Hvis den studerende kun nævner en enkelt sygdom, spørger du: ”Kunne hun ikke fejle noget andet, når hun er så dårlig?”
- Parakliniske undersøgelser:
- Hæmatologi
- Infektionstal
- Væske/nyretal
- Blodsukker
- Syrebasestatus
- Blodketoner
- Bloddyrkning
- Urinstix
- Fint, hvis lumbalpunktur overvejes, men bør ikke gennemføres (ikke NRS)
- Herefter udleveres kort med svar på parakliniske undersøgelser (se billede).
- Hvis der ønskes nedenstående undersøgelser, svares som noteret:
- Bloddyrkning: svar afventes
- Urinstix: får vi undersøgt næste gang barnet tisser
- Lumbalpunktur: gennemføres ikke, da pigen ikke er nakkerygstiv
- Parakliniske undersøgelser:
-
Angive diagnose og skitsere den akutte behandling af tilstanden:
- Ud fra ovennævnte blodprøvesvar skal lægen angive, at pigen har nyopdaget diabetes med ketoacidose.
- Akut behandling:
- Anlæggelse af iv adgang
- Infusion isotonisk NaCl. Det er ikke nødvendigt, at give bolus NaCl (20 ml/kg), da barnet ikke er cirkulatorisk truet, men OK hvis studenten foreslår dette.
- Kaliumtilskud (tilsættes iv væsken)
- Insulin iv (opstartes først efter 1-2 timer)
- Når blodsukkeret falder til under 12-15 mmol/l suppleres iv væsken med glukose 5%
- Der skal ikke gives NaHCO3
- Monitoreres løbende med blodsukker, blodketoner, væsketal og syrebasestatus
Svar kun på det som lægen specifikt spørger ind til:
- Pigen er vågen, men svarer kun kort på spørgsmål, og hun fremstår træt og mat.
- Hun er lidt bleg med feberblussende kinder.
- Hun har en hurtig respiration, respirationen er lydløs.
- Der er lidt langsomt kapillærrespons (ca. 3 sek).
- Hun er ikke NRS.
- Hvis det efterspørges hér, må du gerne oplyse svar på BT, puls, RF, SAT og temperatur.
- Hvis den studerende herefter ikke går i gang med anamnesen, men fortsætter med at undersøge pigen, skal du sige. ”Jeg tænker, at det er bedst, at du får et kort overblik over anamnesen, før du undersøger Mille yderligere. Det er der tid til, så akut dårlig er hun ikke”.
Anamnese:
Svar på spørgsmål fra lægen (der skal kun svares på det, der specifikt spørges om).
- Allergier: Ingen kendt
- Tidligere sygdomme: Pigen har tidligere været fuldstændig sund og rask.
- Familiære dispositioner: Ingen sygdomsdisposition
- Ekspositioner: Har ikke været i nærheden af nogen, der er syge, har ikke været ude at rejse for nyligt.
- Aktuelt: Blev syg for to dage siden med feber. Temperaturen har hjemme vekslet mellem 38-39°. Specielt i dag har hun været træt, og har ligget på sofaen det meste af tiden. Pigen har klaget over mavesmerter (peger på navlen, når man spørger, hvor hun har ondt). Smerterne har ikke været så voldsomme (hun har ikke grædt/skreget eller ligget og krummet sig sammen af smerter), smerterne kommer ikke turevist. Hun har haft tre opkastninger, men ingen diaréer. Der har ikke været yderligere smerteklager. Mormor har tænkt over, at pigen har trukket vejret lidt hurtigt i dag, men har tilskrevet dette til feberen. Der har ikke været lyd på vejrtrækningen. Der har ikke været forkølelse eller hoste. Pigen har drukket fint. Hvis der spørges, om pigen har drukket meget (polydipsi) svares, at det har hun måske nok, men at mormor også har tilbudt hende meget væske netop fordi hun har feber, og da hun stort set intet har spist de sidste par dage. Hun har været lidt rød i bleregionen, så mormor har skiftet hendes bleer hyppigt. Alle bleer har været tunge og våde (svar kun på dette, hvis der spørges direkte til det)
- Medicin: Får ingen fast medicin.
- Socialt: Barn nr. 2/2, har storesøster på 5 år. Bor sammen med begge forældre. Går i børnehave (dette er ikke en væsentlig information hos det akut syge barn, og må gerne springes over).
Hvis den studerende går ind i yderligere detaljer eller bruger mere end 3-4 minutter på anamnesen opfordres vedkommende til hurtigt at blive færdig, da pigen har det skidt.
Objektiv us:
- Almentilstand: Pigen er vågen, men træt, og svarer kun med enstavelsesord. Hun er bleg, men med feberblussende kinder. Er mørk under øjnene, øjnene virker lidt indfaldne, og der er nedsat hudturgor på maven. Kapillærrespons på 3 sek. Hun er ikke nakke- eller rygstiv. Foetor ex ore (lugt af ketonstoffer)
- Respirationen: Frie luftveje, lydløs, men påskyndet respiration
- Målte værdier:
- RF 50/min (tydeligt påskyndet)
- SAT 97
- BT 90/65 (normalt)
- Puls 120 (let forhøjet)
- Temp. 38.9°
- Vægt 13 kg (-1 kg ifht. vejning for 2 uger siden)
- St p: bilateral fri respiration uden bilyde
- St c: normal hjerteaktion, ingen mislyde
- Ører, øjne, cavum oris, collum, glander: i.a.
- Abdomen: blødt, uømt ved palpation og perkussion, ingen organomegali, ingen udfyldninger
- Ekstremiteter: ingen ledhævelser
- Hud: Intet hududslæt udover tydelig rødme i bleregionen

Du er læge i fertilitetsklinikken. Et par, en 34-årig kvinde og en 36-årig mand, har over en længere periode forsøgt at opnå graviditet uden held, og er nu henvist til behandling på fertilitetsklinikken. Kvinden er allerede blevet undersøgt, og der er fundet helt normale forhold. Manden kommer i dag alene til samtale og yderligere undersøgelser, da en sædundersøgelse har vist, at han har azoospermi.
- Du skal nu optage anamnese ved at udspørge manden om relevante forhold, som vedrører hans fertilitet.
- Beskrive objektive samt parakliniske undersøgelser af relevans for problematikken
- I forbindelse med vejledning af manden gives en oversigt over mulige årsager til mandlig infertilitet (azoospermi)
- Observatøren udleverer nu svar på alle de gennemførte undersøgelser samlet på et kort. Du skal herefter vejlede manden om den mest sandsynlige årsag til hans azoospermi samt forklare hvilke muligheder, der er for behandling.
Svar nedenunder!
-
Anamnese vurdering:
- Kronisk sygdom?
- Aktivt sexliv (erektil dysfunktion)
- Medicin
- Alkohol
- Andrologisk anamnese
- Kryptorkisme
- Genitale infektioner
- Genitalt traume
- Genital kirurgi
- Kemoterapi/strålebehandling
-
Objektive og parakliniske undersøgelser:
- Klinisk undersøgelse af testes, epididymides og vasa deferentia
- UL af testikler
- Hormontal: FSH, LH, testosteron, inhibin-B, prolactin, østradiol. Hepatitis og HIV
- Genetiske undersøgelser: Normal 46,XY karyotype, ej Y microdeletion. Heterozygot for ΔF508
- Testisbiopsi
-
Vejledning om årsager til azoospermi:
- Hypofysær årsag (non-obstruktiv azoospermi):
- Hypogonoadotrop hypogonadisme
- Testikulær årsag (non-obstruktiv azoospermi):
- Testikelretention
- Fåresyge (orchitis)
- Klinefelter syndrom
- Y-deletion
- Testikelkræft
- Testikelkirurgi
- Kemoterapi/strålebehandling
- Posttestikulær årsag:
- Obstruktiv azoospermi:
- Manglende sædledere CBAVD
- Dysfunktionel azoospermi:
- Erektil dysfunktion
- Retrograd ejakulation
- Obstruktiv azoospermi:
- Hypofysær årsag (non-obstruktiv azoospermi):
-
Diagose og behandling vurdering:
- Diagnose: CBAVD / manglende sædledere
- Forklare pt. omkring ICSI med spermatozoer udhentet fra epididymis eller testis
- PGD hvis også kvinden er CFTR-mutations-bærer
Svar på spørgsmål:
Anamnese:
Du skal kun fortælle om nedenstående informationer i det omfang studenten stiller dig spørgsmål herom.
Du hedder Morten og er bankuddannet med fast kvindelig partner gennem 7 år. Igennem de sidste 3 år har I forgæves forsøgt at gøre din kone gravid. Din kone havde desværre ikke mulighed for at deltage ved konsultationen i dag, da hun skulle til et meget vigtigt møde. Hun er allerede blevet undersøgt på fertilitetsklinikken, hvor diverse undersøgelser viste, at alt var helt normalt. Din kone har regelmæssige menstruationer. I har et aktivt sexliv. I er opmærksomme på, hvornår hun har ægløsning og sørger for at dyrke sex i disse perioder.
Du er normalvægtig og i øvrigt rask. Du ryger ikke, og har et almindeligt forbrug af alkohol. Du tager ingen fast medicin, ej heller anabolske steroider.
Andrologisk anamnese:
- Du har ikke haft kryptorkisme som barn.
- Du har aldrig haft genitale infektioner.
- Du har ikke været udsat for et betydeligt genitalt traume.
- Du har ikke været opereret på kønsorganerne
- Du har aldrig fået nogen form for behandling, der kan have skadet testiklerne (kemoterapi, strålebehandling)
Objektive og parakliniske undersøgelser:
- Studenten beskriver overfor patienten/observatøren de ønskede undersøgelser
- Palpation af testikel, epididymis, vas deferens
- UL testikler
- Blodprøver
- Hvis den studerende går i gang med en fuld objektiv undersøgelse, kan observatør/patient sige: ”Jeg tænker, at det er nok, at du undersøger det, som har relevans for mit fertilitetsproblem”.
Vejledning omkring mandlig infertilitet:
- Den studerende skal nu overfor patient/observatør redegøre for de mulige årsager til azoospermi.
- Mulige spørgsmål fra patient/observatør, hvis studenten går i stå:
- Kan du fortælle mig lidt om hvilke årsager der kan være til de manglende sædceller?
- Hvad er det du mærker efter ved undersøgelse af pungen?
- Hvad er det du undersøger for ved UL-skanning af testiklerne?
- Hvad er det som du undersøger for med de forskellige blodprøver?
Diagnose og behandling:
- Den studerende skal nu overfor patient/observatør angive den mest sandsynlige diagnose, CBAVD (congenital bilateral aplasi af vas deferens)/manglende sædledere.
- Bagefter redegøre for behandlingen med udhentning af spermatozooer fra epididymis eller testis samt efterfølgende ICSI (Intra Cytoplasmatisk Sperm Injektion)
- Endvidere skal den studerende huske at hustruen skal undersøges for CFTR-mutationer. Hvis hun også er bærer af en CFTR-mutation skal parret tilbydes PGD (præimplantations genetisk diagnostik).
- Hvis den studerende ikke selv kommer ind på sidstnævnte, kan patient/observatør eksempelvis spørge:
- Hvad betyder det, at jeg er bærer af et cystisk fibrose gen?
- Skal min kone så også undersøges for dette?
- Hvad kan man gøre, hvis min kone også er bærer af genet?
Husk at i den samlede vurdering af den studerende trækker det naturligvis ned, hvis der undervejs skal bruges mange ’hjælpespørgsmål’ fra patient/observatør.

Du er reservelæge i gynækologisk ambulatorium på hospital.
Du skal se en 26-årig kvinde, der er henvist fra egen læge på grund af HSIL (highgrade squamous intraepithelial lesion) i celleskrab fra livmoderhalsen. Det er første gang hun undersøges i det nationale screeningsprogram for livmoderhalskræft.
Kvinden anvender p-piller som prævention, og har ikke været gravid.
Hun er ikke HPV-vaccineret.
- Nævn opbygningen af det nationale screeningsprogram for livmoderhalskræft (hvornår det starter og slutter og intervallet(erne).
- Da du sidder i et gynækologisk ambulatorium, vil det være relevant at udføre en KBC (kolposkopi med biopsi og prøve fra livmoderhalsen). Beskriv hvordan KBC udføres, og hvad du ser efter under kolposkopien.
- Nævn de histologiske diagnoser, der kan påvises ved det cytologiske svar HSIL (både danske betegnelser og medicinske fagtermer accepteres)
- Ved kolposkopien tog du biopsier, der også histologisk bekræfter behandlingskrævende dysplasi, men ingen cancer. Hvilken behandling vil du tilbyde kvinden – og hvordan udføres den?
- Hvilken information vil du give kvinden forud for indgrebet? (information om indgrebet, det umiddelbare postoperative forløb og fremtidig opfølgning)
- Nævn mindst tre faktorer, der disponerer for udvikling af cervikal dysplasi / livmoderhalskræft.
-
Nævn opbygningen af det nationale screeningsprogram for livmoderhalskræft
- Fra 23 år til 49 år hvert 3. år
- Fra 50-64 år hvert 5 år
- Ved afsluttende, negativ HPV-test kan program afsluttes
-
Beskriv hvordan KBC udføres og, hvad du ser efter under kolposkopien.
- Kolposkopet forstørrer livmodermunden 16-18 gange, og man ser efter forandringer i transformationszonen. Disse afviger fra et normalt epitel og kan være fx karforandringer.
- Der tages biopsi svarende til de sete forandringer eller 4 kvadrant biosier ved normal kolposkopi.
- Der kan tages cervixskrab eller cytobrush fra cervikalkanalen.
-
Nævn de histologiske diagnoser, der kan påvises ved det cytologiske svar HSIL
- Let dysplasi - CIN I (cervical intraepithelial neoplasi)
- Moderat dysplasi - CIN II
- Svær dysplasi - CIN III
- Ikke-invasivt karcinom - Carcinoma in Situ (CIS)
- Invasivt Karcinom (livmoderhalskræft) - Carcinom
-
Hvilken behandling vil du tilbyde kvinden – og hvordan udføres den?
- Conisatio - konisering.
- LEEP (Loop electrosurgical excision procedure) accepteres også.
- Med elektrisk slynge eller nålebrænder.
- Kniv- og laser konisering accepteres også som svarmulighed, men med reduceret pointgivning.
-
Hvilken information vil du give kvinden forud for indgrebet? (information om indgrebet, det umiddelbart postoperative forløb, og fremtidig opfølgning)
- Indgrebet udføres enten i hel- eller lokalbedøvelse.
- Der fjernes en kegle fra nederste del af livmoderhalsen, hvor celleforandringerne sidder (transformationszonen).
- Skal henvende sig ved kraftig, pågående blødning. Afvente samleje 2-3 uger.
- Skriftligt eller telefonisk svar. Opfølgning afhænger af svar på konus, men mest sandsynligt er smear/celleprøve hos egen læge om 6 mdr.
- Tilrådes HPV vaccination efter konisering.
-
Nævn mindst tre faktorer, der disponerer for udvikling af cervikal dysplasi/livmoderhalskræft.
- HPV infektion (16, 18)
- Tobaksrygning
- Seksuelt overførbare sygdomme
- Tidlig seksuel debut
- Mange seksualpartnere
- Manglende screeningdeltagelse
- Manglende HPV-vaccine
Du er læge i almen praksis.
Sanna på 25 år kommer til 5 måneders børneundersøgelse i almen praksis med sin søn Sigurd.
Sigurd er født til terminen og er parrets første barn. Graviditet og fødselsforløbet er beskrevet som ukompliceret.
Frans, der er far til Sigurd, arbejder som overtjener med en del aftenarbejde. Sanna er nyuddannet sygeplejerske, og har barselsorlov med Sigurd.
Sanna fortæller, at Sigurd er en dejlig dreng, der for det meste er glad og tilfreds. Hun oplever, at han er rigtig svær at få til at sove om aftenen, og fortæller, at hun ofte falder i søvn samtidig med ham. Hun ser lidt træt ud ved konsultationen.
Du skal nu:
- Overordnet anføre de emner som en 5 måneders børneundersøgelse berører.
- Beskrive, hvordan du vil uddybe anamnesen ved Sigurds børneundersøgelse.
- Beskrive, hvilke objektive undersøgelser, der skal gennemføres ved en 5 måneders børneundersøgelse, og hvad du vil have særlig opmærksomhed på ved Sigurds børneundersøgelse.
- Beskrive omstændigheder eller situationer, der generelt vil skærpe din opmærksomhed på mistrivsel eller fysisk børnemishandling hos de 0-5 årige børn.
-
5 måneders børneundersøgelse indeholder:
- Overordnet vurdering af barnets samlede udvikling og trivsel såvel fysisk, psykisk og socialt med udgangspunkt i familiens trivsel og psykiske velbefindende samt tilknytning og relation mellem barnet og dets forældre.
- Ved 5 mdr. undersøgelsen er formålet at undersøge barnet for nytilkomne tilstande, at vurdere trivsel og udvikling (grov-, finmotorik og sproglig udvikling a.m. Denver II), at vurdere samspil med forældre, at drøfte overgangskost, at tilbyde vaccination.
- I forældresamtalen er der fokus på familie-dynamiske problemstillinger, tænder og tandfrembrud, infektionssygdomme, håndtering af søvnproblemer.
-
Anamnesen:
- Sigurd:
- Ernæring (amning/flaske-begyndende fast føde)
- Søvnmønster (herunder varighed af aktuelle søvnmønster og døgnvariation)
- Spisemønster
- Afføringsmønster (særlig ved introduktion af overgangskost)
- Væskeindtag
- Antal tunge bleer
- Indtryk af smerter
- Uddybning af gråd hos barnet
- Har barnet haft kolik?
- Forældre-tilværelsen:
- Hvordan trives mor/far?
- Forældres søvn og deres samarbejde omkring barnet?
- Ressourcer og belastninger i familien?
- Netværk til aflastning?
- Sigurd:
-
Objektiv undersøgelse:
- Alment (vægt, længde, hovedomfang)
- Personligt/socialt (voksenkontakten – blikkontakt, smiles spontant, betragtes hænder)
- Sprogligt (pludrer, hviner eller ler barnet, vender sig mod raslelyde/stemmer)
- Fin-motorisk (griber efter ting, samles hænder)
- Grov-motorisk (hovedet stabilt, støttes fra med benene, brystet op i armstøtte, triller)
- Kranieform og fontaneller
- Reflekser (gang og moro refleks skal være forsvundet)
- Hofter
- Genitalia (testes)
- Særlig opmærksomhed ved Sigurd:
- Fysisk forklaring på søvnproblem
- Otoskopi, tympanometri, st.p et c., abdomen
- Blikkontakt, psykomotorisk udvikling
-
Mistrivsel/fysisk mishandling:
- Blå mærker eller andre hudlæsioner på krop (især multiple læsioner)
- Tegn på frakturer (ekstremiteter der ikke bruges)
- Manglende overensstemmelse mellem anamnese og kliniske fund
- Frakturer hos børn < 1 år og frakturer uden relevant traume
- Afvigende kontakt og interaktion mellem forældre/barn
- Vigende vækstkurver
- Afvigende kontaktmønster, passivitet
- Forsinket psykomotorik ved objektiv undersøgelse
- Forældreudfordringer (sygdom, øvrige belastninger)
Vurdering:
Spørgsmål 1:
- 0-2: Hvis det ikke kan læses ud af besvarelsen, at børneundersøgelsen er en vurdering af barnets samlede udvikling og trivsel såvel fysisk, psykisk og socialt
- 4-6: Den studerende har en overordnet forståelse af børneundersøgelsen. Besvarelsen indeholder delelementer af børneundersøgelsens overordnede emner.
- 8: Besvarelsen anfører de fleste elementer af børneundersøgelsens overordnede emner
Spørgsmål 2:
- 0-2: Anamnesen omhandler ikke søvn, spisemønster, og/eller familiens trivsel og ressourcer
- 4-6: Anamnesen omhandler delelementer af børneundersøgelsens overordnede emner, som minimum søvn, spisemønster og familietrivsel.
- 8: Besvarelsen anfører de fleste elementer af anamnesen
- Opgaven er ikke løst tilstrækkeligt (Forkert, manglende, utilstrækkelig ”clear fail”), hvis anamnesen hverken omhandler søvn, spisemønster, eller familiens trivsel og ressourcer.
Spørgsmål 3:
- 0-2: Hvis den objektive undersøgelse ikke indeholder standard vækstparametre (vægt, højde og hovedomfang), undersøgelse af barnets kontaktmønster og psyko-motoriske udvikling
- 4-6: Den objektive undersøgelse indeholder delelementer, men ikke med særlig fokus på Sigurds udfordringer med søvnen, f.eks. otoskopi, psyko-motorisk udvikling
- 8: Den objektive undersøgelse med de fleste elementer og med uddybning af fokuspunkter for Sigurd
- Opgaven er ikke løst tilstrækkeligt (Forkert, manglende, utilstrækkelig ”clear fail”), hvis den objektive undersøgelse ikke indeholder standard vækstparametre (vægt, højde og hovedomfang).
Spørgsmål 4:
- 0-2: Hvis den studerende ikke beskriver, at afvigelser på flere parametre, f.eks. udviklingstrin eller kontaktmønstret kan være udtryk for manglende trivsel, eller ikke nævner blå mærker som mistanke om fysisk børnemishandling.
- 4-6: Beskrivelsen indeholder delelementer, men mangler fokus på forældrenes udfordringer og ressourcer eller kommer kun en på det ene element (mistrivsel/fysisk mishandling)
- 8: Beskrivelsen indeholder de fleste elementer med fokus på både mistrivsel og fysisk mishandling
- Opgaven er ikke løst tilstrækkeligt (Forkert, manglende, utilstrækkelig ”clear fail”), hvis den studerende ikke beskriver, at afvigelser på flere parametre, f.eks. udviklingstrin eller kontaktmønstret kan være udtryk for manglende trivsel, eller ikke nævner blå mærker som mistanke om fysisk børnemishandling.
Du er neonatalvagt på børneafdelingen.
Du kaldes til barselsgangen for at vurdere en 20 timer gammel pige, da sygeplejersken mistænker, at barnet har fået ikterus.
Graviditeten er i øvrigt forløbet helt ukompliceret, og pigen er født vaginalt til termin med FV 3500 g. Pigen fik fuld APGAR score ved fødslen. Det er morens andet barn.
- Hvad er den mest sandsynlige årsag til udvikling af ikterus i første levedøgn? Forklar kort ætiologien til denne tilstand.
- Hvilke blodprøver vil du tage for at komme diagnosen nærmere (på barn og mor)?
- Efter et par timer foreligger blodprøvesvar, der bekræfter din mistanke om patologisk svær ikterus. Hvilken primær og evt. sekundær behandling (hvis tilstanden forværres) vil du starte op?
- Hvilke årsager kan der være til ikterus, der først opstår i 3.-5. levedøgn?
- Beskriv de kliniske tegn (symptomer/objektive fund), som man kan se ved neonatal ikterus?
- Ved prolongeret ikterus (> 14 dage) er der en bestemt medfødt tilstand, der altid bør udelukkes – hvilken?
-
Hvad er den mest sandsynlige årsag til udvikling af ikterus i første levedøgn? Forklar kort ætiologien til denne tilstand.
- Årsag: ABO- eller rhesus immunisering (eller Kell m.fl.).
- Ætiologi: Maternelle (primært IgG) antistoffer overført via placenta til fosteret i graviditeten. Fører til ukonjugeret hyperbilirubinæmi og anæmi. Anæmien er forårsaget af hæmolyse i graviditeten og i de første levedøgn.
-
Hvilke blodprøver vil du tage for at komme diagnosen nærmere (på barn og mor)?
- Barn:
- Bilirubin – konjugeret og ukonjugeret
- Hæmoglobin
- DAT = direkte antiglobulin test (=Coombs test)
- (Væsketal obs dehydrering, infektionstal da kongenit infektion kan være differentialdiagnose)
- Mor:
- Blodtype
- Barn:
-
Efter et par timer foreligger blodprøvesvar, der bekræfter din mistanke om patologisk svær ikterus. Hvilken primær og evt. sekundær behandling vil du starte op?
- Lys behandling (enkelt, dobbelt eller evt. trippel). Barnet afklædes fraset bleen og øjnene skal tildækkes.
- Barnet skal have fuld døgnmængde, derfor evt. ekstra mad via sonde eller i.v. adgang.
- I svære tilfælde af immunisering gives evt. immunglobulinbehandling, evt. udskiftningstransfusion via navlevene kateter
-
Hvilke årsager kan der være til ikterus, der først opstår i 3.-5. levedøgn?
- Fysiologisk ikterus
- Forværres ved ikke etableret amning, dehydratio eller vægttab
- Infektion
- Endokrin/metabolisk sygdom
- Ex. hypothyroidisme
- Cephalhæmatom
- Fysiologisk ikterus
-
Beskriv de kliniske tegn (symptomer/objektive fund), som man kan se ved neonatal ikterus?
- Gulfarvning af sclerae og hud
- Starter i ansigtet, breder sig ned over krop til lår og til sidst fodsåler
- Sløvhed, nedsat suttelyst, gylpen, hypotoni, vægttab
- Svære tilfælde (kernikterus):
- Irritabilitet, hypertoni, kramper, død)
- Gulfarvning af sclerae og hud
-
Ved prolongeret ikterus (> 14 dage) er der en bestemt medfødt tilstand, der altid bør udelukkes – hvilken?
- Kongenit galdevejsatresi:
- Konjugeret hyperbilirubinæmi
- Mål fraktioneret bilirubin
- Kongenit galdevejsatresi:
Du er læge på svangreafdelingen.
En 25-årig førstegangsgravid i uge 24+2 henvender sig med mavesmerter og fornemmelse af, at det spænder i højre side af maven. Den gravide venter tvillinger af den type, der deler moderkagen, men som ligger i hver sin hule. Hun har fået at vide, at der er forskel i fostervægt og fostervandsmængde.
Ved ankomsten har patienten BT 155/90, urin med 1+ for protein.
Du skal nu:
- Redegøre for hvad du vil spørge patienten om (fokuseret obstetrisk anamnese)
- Redegøre for hvilke undersøgelser (objektive og parakliniske) der skal foretages
- Angive den mest sandsynlige diagnose samt mulige differentialdiagnoser
- Redegøre grundigt for behandlingsmulighederne for hver af de mistænkte differential diagnoser
- Den gravide kommer frem til uge 28 og får tiltagende kraftige plukkeveer. Hvilken behandling vil du overveje?
- Det ene foster er blegt og det andet foster rødligt efter fødslen. Hvilken diagnose og behandling vil du overveje?
-
Fokuseret obstetrisk anamnese:
- Graviditeten indtil nu
- Herunder resultat af skanninger
- Smerteanamnese
- OPQRST
- Fosterbevægelser, vandafgang, blødning, kontraktioner/plukkeveer
- Præeklampsi symptomer
- Hovedpine, synsforstyrrelser, smerter i epigastriet, trykken for brystet, dyspnø, ødemer, almen sygdomsfølelse
- Andre symptomer
- Kvalme, diarre, forstoppelse, hyppig vandladning, svie ved vandladning
- Graviditeten indtil nu
-
Redegør for hvilke undersøgelser der skal foretages
- Vitalværdier:
- BT, P, tp, saturation
- Klinisk undersøgelse af abdomen
- De 4 håndgreb. Palpation af uterus, er der kontraktioner? Er uterus hård/kontraheret eller ”bare” diffust udspilet?
- Ultralydsskanning
- Hjertefrekvens, vægt, fostervandsmængde, flowundersøgelser og cervixskanning
- Blodprøver mhp præeklampsi
- Hgb, tromb, Na, K, crea, ALAT, LDH, urat
- Vitalværdier:
-
Differentialdiagnoser
- Da det er monochoriotiske diamniotiske tvillinger kan det være transfusionssyndrom/TTTS
- Truende for tidlig fødsel
- Præeklampsi
- Andre:
- Cystitis, hydronefrose, cholelithiasis, obstipation, abruptio
-
Behandlingsmuligheder for hver af de mistænkte differential diagnoser:
- Patienten skal ses af obstetriker/føtalmediciner hurtigst muligt, og må ikke sendes hjem uden videre tiltag.
- Behandlingen afhænger af specifikke fund.
- TTTS:
- Laseroperation af karanastomoser i placenta
- Clamping/okklusion af den ene tvillings navlesnor
- Tætte ultralydskontroller
- Præeklampsi:
- Indlæggelse
- Trandate
- Methyldopa
- Adalat
- MgSO4
- Betapred
- Overveje forløsning
- Truende præterm fødsel:
- Indlæggelse
- Tractocile
- Antibiotika
- Roligt regime
- Lungemodnende behandling (er dog givet ved laserbehandling)
- Forløsning
- Lutinus i rolig fase
- Øvrige:
- Cystitis: Antibiotika
- Hydronefrose: Kontrol og evt. nefrostomikateter
- Obstipation: Afføringsmiddel
- Abruptio: Akut sectio
-
Den gravide kommer frem til uge 28 og får tiltagende kraftige plukkeveer. Hvilken behandling vil du overveje?
- Indlæggelse
- Tractocile
- Antibiotika
- Roligt regime
- Lungemodnende behandling (er dog givet ved laserbehandling)
- Forløsning
- Lutinus i rolig fase
-
Det ene foster er blegt og det andet foster rødligt efter fødslen. Hvilken diagnose og behandling vil du overveje?
- Tvilling-anæmi-polycytæmi-syndrom (TAPS)
- Blodtransfusion til den anæmiske tvilling
Du er læge i almen gynækologisk ambulatorium, hvor du skal se Eva på 38 år.
Henvisningsårsag: Menoragi og graviditetsønske
Kvinden har tidligere haft normale menstruationer. Hun har nu meget kraftig, regelmæssig menstruation med gradvis forværring over det seneste 1½ år, hvor hun også har haft graviditetsønske.
Kvinden har ingen tidligere kontakter i gynækologisk ambulatorium.
Kvinden bruger ikke medicin ud over paracetamol og ibuprofen efter behov.
Kvinden har 2 børn på 12 år og 15 år fra et tidligere forhold. Hun er nu gift med en jævnaldrende mand, som har 2 børn på 14 år og 17 år fra et tidligere forhold. Parret har gennem 1½ år ikke brugt prævention, da de gerne vil have et fælles barn.
Ægtefællen er ikke med ved konsultationen pga. arbejde.
I ambulatoriet gennemføres minihysteroskopi, som viser fund i billedet med følgende beskrivelse:
Hysteroskopisk still billede af uterin kaviteten. Du kigger opad nedefra og kan se fundus uteri bag processen. Processen er 3 cm i diameter. Resten af kaviteten er helt normal.
- Beskriv en relevant anamnese.
- Beskriv de objektive og parakliniske undersøgelser, som du vil tilbyde kvinden i gynækologisk ambulatorium ud over minihysteroskopi.
- Beskriv de mulige diagnoser ved menoragi inklusive den mest sandsynlige diagnose ud fra minihysteroskopi billedet – brug de medicinske fagtermer.
- Hvilken behandling vil du tilbyde kvinden, og hvordan udføres den?
- Hvilken information vil du give kvinden forud for indgrebet (information om indgrebet, det umiddelbart postoperative forløb og fremtidig opfølgning)? Beskriv desuden en relevant længerevarende plan, der også tager højde for kvindens alder og muligheder ift. fertilitet og evt. fertlitetsbehandling.

-
Anamnese:
- Blødningsmønster: cykluslængde, blødningsvarighed og styrke, varighed af menoragi
- Smerter, kontaktblødninger, udflåd
- Vandladningsgener
- Anæmisymptomer (træthed, øresusen, svimmelhed osv.)
- Tilslutning til nationale cervix screening
- Tidligere kønssygdomme
- Andre sygdomme
- Tidligere graviditeter
- Prævention – hvor ofte sex efter stop med prævention
- Anden medicin
- Dispositioner til sygdomme – kræft blodprop, blødningstendens
- Tobaksforbrug, motion, stress-symptomer
-
Objektive og parakliniske undersøgelser:
- Gynækologisk undersøgelse
- Vaginal ultralyd
- Højde, vægt, BMI (ift. evt. henvisning til fertilitetsbehandling som kræver BMI < 30)
- Hæmoglobin, ferritin, transferrin, (transferrinmætning)
- Graviditetstest - vigtigt inden indledning på minihysteroskopi, hvis der på nogen måde er mulighed for graviditet.
-
Mulige diagnoser:
- Intrakavitært fibrom = submukøst fibrom (begge termer kan bruges)
- Intrakavitær polyp
- Fysiologisk menoragi (aldersbetinget svækkelse af corpus luteum funktion)
-
Behandling:
- Hysteroskopisk fibromresektion
- Generel eller lokal anæstesi – patientens ønsker spiller ind
- Hysteroskopisk fibromresektion
-
Information:
- Indgreb:
- Informere om fund af 3 cm i diameter intrakavitært/submukøs proces, der mest sandsynligt er fibrom.
- Indstille til hysteroskopisk fjernelse i generel eller lokal anæstesi.
- Det forventes med (60)-80% sandsynlighed, at menstruationen bliver som tidligere efter resektion/fjernelse af proces. Selektiv resektion forringer ikke fertiliteten.
- Der udføres histologisk undersøgelse, men sandsynligvis er svaret benignt. Svar eftersendes.
- Længerevarende plan:
- Hvis der ikke sker graviditet inden max 6 måneder, da henvisning til fertilitetsbehandling – dvs. fælles henvisning af parret.
- Manden bør i forløbet have sædundersøgelse for at sikre, at han har normal sædkvalitet.
- De er berettigede til fuld fertilitetsbehandling, da de ikke har fælles barn.
- Vigtigt at have fokus på at kvinden snart bliver 40 år, og at alder også kan spille ind ift. fertilitet og også ift. at parret skal henvises i så god tid som muligt før kvinden bliver 40 år.
- Indgreb:
Spørgsmål 1:
Som minimum:
Blødningsmønster (cykluslængde, blødningsvarighed og styrke), varighed af menoragi, smerter, udflåd, kontaktblødninger, sygdomme
Suppleret med:
Tidl. kønssygdomme, andre sygdomme, anden medicin, tidligere graviditeter
Spørgsmål 2:
Som minimum:
Gynækologisk undersøgelses, vaginal ultralyd, graviditetstest, hæmoglobin
Suppleret med:
Højde, vægt, BMI
Spørgsmål 3:
Som minimum:
Den mest sandsynlige diagnose er intrakavitært fibrom.
Spørgsmål 5:
Kvinden skal informeres om fund af intrakavitært fibrom og at hysteroskopisk resektion anbefales for at behandle menoragi og optimere mulighed for graviditet.
Pga. kvinden er tæt på de 40 år er tæt opfølgning nødvendig, for at parret kan henvises rettidigt til fertilitetsbehandling, hvis der ikke indtræffer graviditet efter operationen. I dette forløb undersøges med sædanalyse af ægtefællen.
Der skal være en klar plan for opfølgning efter operation både ift. menoragi og graviditet.
Grænsetilfælde: Hvis der stilles diagnose om intrakavitært/submukøst fibrom, men ikke behandles korrekt. Dumpet: Hvis der ikke stilles korrekt diagnose og ikke henvises til hysteroskopisk resektion og laves plan for opfølgning.
Du sidder som læge i børneafdelingens ambulatorium.
Du skal se en 5 år gammel pige, der er henvist fra egen læge til vurdering på mistanke om tidlig pubertet. Der er i henvisningen ikke redegjort for hvilke pubertetstegn pigen har haft.
Der er medsendt vækstdata, som er blevet plottet ind på den vedlagte vækstkurve, Bilag 1. (mangler!)
- Hvilke supplerende anamnestiske oplysninger har du brug for?
- Hvad vil du se efter ved en fokuseret objektiv undersøgelse?
- Beskriv og kommenter ud fra vækstkurven pigens højde- og vægtudvikling.
- Efter du har undersøgt pigen bestiller du en række undersøgelser, hvor alle svarene kan ses i billedet på nøglekortet. Forklar hvad alle undersøgelsesresultaterne viser
- Angiv ud fra undersøgelsesresultaterne den mest sandsynlige diagnose. Angiv årsagen til denne tilstand.
- Redegør for behandlingen af denne tilstand
-
Hvilke supplerende anamnestiske oplysninger har du brug for?
- Pubertetstegn:
- Brystudvikling, udflåd, pletblødning, køns- eller aksil behåring, øget svedlugt, uren hud, fedtet hår, humørsvingninger/temperament, hurtig højdevækst
- Dispositioner:
- Forældres pubertetsudvikling, forældrehøjde, sygdomme i familien
- Aktuelle sygdomstegn:
- Træthed, hovedpine el. andre neurologiske symptomer, hyppige infektioner
-
Hvad vil du se efter ved en fokuseret objektiv undersøgelse?
- Pubertetstegn iht. Tanners stadieinddeling: brystudvikling, pubesbehåring
- Klitorishypertrofi
- Uren hud (akne)
- Højde og vægt (er givet ud fra vækstkurven)
-
Beskriv og kommenter ud fra vækstkurven pigens højde og vægtudvikling
- Pigen har fulgt sin egen vækstkurve omkring – 1 SD for både højde og vægt frem til 2 ½ års alderen
- Herefter accelerer hun gradvist, både på højde- og vægt kurven, hvor hun nu ligger sv.t. + 0,5 SD
- Tyder på at puberteten har været i gang igennem flere år
-
Forklar hvad alle undersøgelsesresultaterne viser:
- FSH og LH samt østradiol ligger lavt
- Tyder dermed ikke på central pubertetsudvikling
- Høje androgener:
- Testosteron, androstendion, 17(OH)-progesteron
- Tyder på perifer pubertetsudvikling (præmatur adrenache)
- Høj ACTH, Synacthentest med insufficient cortisolstigning (175 mmol/l til 298 mmol/l)
- Tydende på binyrebarkinsufficiens
- Normal renin og væsketal
- Dermed ikke tegn til aldosteron mangel
- Knoglealderen er 2 ½ år avanceret
- Indikerer at pigen gennem længere tid har været i gang med puberteten
- FSH og LH samt østradiol ligger lavt
-
Angiv ud fra undersøgelsesresultaterne den mest sandsynlige diagnose. Angiv årsagen til denne tilstand
- Mest sandsynlig diagnose:
- Adrenogenitalt syndrom (AGS)
- Ætiologi:
- Autosomal recessiv enzymdefekt i binyrens steroidsyntese (oftest 21-hydroxylase defekt)
- Medfører nedsat syntese af kortisol
- I svære tilfælde nedsat aldosteron syntese
- Samtidig øget androgen produktion
- Mest sandsynlig diagnose:
-
Redegør for behandlingen af denne tilstand:
- Substitution af binyrehormonerne:
- Hydrokortison
- Evt. behov for Florinef
- Hydrokortison øges ved stresstilstande
- Eks. akut sygdom, operation, traumer
- Substitution af binyrehormonerne:

Du er uddannelseslæge i almen praksis og skal gennemføre en konsultation
Din næste patient er en 2 år gammel dreng, Laust, der kommer i konsultationen med sin mor/far. Forældrene har bestilt en akuttid i dag til vurdering af drengen på grund af feber.
Af journalen fremgår det, at han har fulgt vaccinationsprogrammet og børneundersøgelser ifølge Sundhedsstyrelsens retningslinjer.
Derudover er han set i praksis en enkelt gang for 4 måneder siden med øvre luftvejsinfektion. Laust har aldrig fået udskrevet noget medicin.
Du skal gennemføre konsultationen ved at:
- Uddybe anamnesen. Din samtale foregår med barnets mor/far.
- Beskrive for forælderen, hvordan du vil vurdere og undersøge barnet. Når du har beskrevet alle de undersøgelser, du vil foretage, får du udleveret et ark med samlet svar på undersøgelserne
- Forklare forælderen om den videre plan ud fra din vurdering og svar på undersøgelserne
Du har 12 minutter til konsultationen. Hvis du er færdig før de 12 minutter er gået, kan du afslutte konsultationen.

-
Anamnese:
- Feber:
- Varighed
- Vekslende/konstant
- Smerter:
- Indtryk af smerter
- Søvn
- Intake/output:
- Opkastning
- Diarré
- Føde- og væskeindtag
- Vandladning (”våde bleer”)
- Trivsel, AVPU:
- Kontakt/opmærksomhed
- Årsag:
- Eksposition
- Forældrehåndtering – er de bekymrede?
- Feber:
-
Objektiv undersøgelse og paraklinik:
- Almentilstand
- Respiration
- Hydreringstilstand
- Otoskopi
- Cavum oris
- Collum
- St.c et p.
- Abdominal palpation (udfyldninger, ømhed)
- Hud
- Temperatur
-
Informer forælder om konklusion ud fra den objektive undersøgelse
- Der er ensidigt rødt øre og barnet er ked af det, når han kommer ned at ligge. Intet øvrigt fokus for bakteriel infektion. Dette indikerer ikke i sig selv behov for antibiotika. Kan håndteres med råd om smertestillende og højt hovedgerde.
- Varsel om genhenvendelse hvis dehydratio, påvirket kontakt eller vedvarende feber. Info om væske og evt. smertestillende.
INSTRUKS TIL ”PATIENT”:
Du hedder Mia / Per og er mor/far til Laust på 2 år. I er gift, bor sammen. Laust har ingen søskende. Mia arbejder som pædagog på bosted for psykisk syge. Per arbejder som ansat i et tømrerfirma. Hele familien har været tilmeldt denne praksis i 10 år.
Henvendelsesårsag: Grunden til, at du har bestilt akuttid til Laust er, at han har haft feber i 2 dage, og du vil derfor gerne have ham tjekket.
Baggrundsinfo: Konsultationsprocessen vil nu være, at studenten indleder med at spørge til sygehistorien. Hvor længe, han har været syg, hvor høj feber, der har været osv. Herefter vil studenten ”undersøge” Laust. Det foregår ved, at studenten informerer dig om, hvilke undersøgelser vedkommende ønsker. Der skal ikke foretages nogen fysisk undersøgelse under eksaminationen. Hvis de studerende spørger, hvordan Laust reagerer på undersøgelserne, så sidder han ved dig, lidt mat, med blussende kinder og blanke øjne og har snot løbende fra næsen. Han kigger sig nysgerrigt omkring og er ikke sløv eller slap. Konsultationen skal rundes af, ved at der træffes beslutning om evt. behandling af Laust, og der skal afsluttes med plan for evt. opfølgning.
Laust er efter din mening: En dejlig 2 år gammel dreng, der for det meste er glad og tilpas. Han spiser normalvis godt og varieret. Han er blevet ammet fuldt indtil 6 måneder og derefter supplerende indtil han var 11 måneder. Laust er for 5 måneder siden startet i vuggestue og trives godt der. Laust har været til de første fire børneundersøgelser (hhv. 5 uger, 5 måneder, 1år og 2 år gammel) og har fulgt børnevaccinationsprogrammet (vaccineret 3 mdr., 5 mdr., 12 mdr. og 15 mdr. gammel). Han har reageret med en smule feber og været lidt pjevset efter vaccinationsforløbene, men det gik hurtigt over. Laust har ikke haft feber i flere dage før. Han har været godt snottet. Han har ikke haft feberkramper. I har ikke været i udlandet. I bor i hus og har ikke husdyr.
Svar på spørgsmål fra lægen:
- Der skal kun svares på det, der spørges om
- Vedr. feber: Laust har feber på 2. døgn. Temperaturen har vekslet og har ligget mellem 38.5 og 39.5, og var 38.7oC til morgen. Temperaturen er målt i numsen (modsat f.eks. øretemperatur).
- Om hans almene tilstand: I nat har han været rigtig ked af det og har svært ved at finde ro. Han vil helst sidde hos mor eller far og bliver ked af det, når han kommer ned at ligge. Han har ikke spist så meget de seneste dage. Lidt kiks, brød, lidt frugt og yoghurt. Han har drukket fint, når I har tilbudt ham vand. Han er pjevset, men kvikker op ind imellem og er interesseret i sit legetøj. Du synes ikke, han virker sløv.
- Har han fået noget medicin? Du har ikke givet ham noget medicin. Du er usikker på, om det er en god idé at give Panodil? Er det det?
- Ad vejrtrækningen/luftvejene: Næsen løber lidt med klart eller gulligt sekret. Han har hostet en smule i nat. Du synes, vejrtrækningen indimellem kan være lidt hurtig.
- Ad smerter: Du har ikke indtryk af at han har ondt nogle steder. Tænker du på noget bestemt? Det er jo lidt svært at vide med så lille en dreng.
- Har han taget sig til ørerne? Det har du ikke lagt mærke til.
- Er hans bleer våde? Ja, hans bleer har været våde, når du har skiftet ham.
- Ad opkast/afføring: Han har ikke kastet op, og afføringen har ikke ændret sig.
- Pletter på huden? Du har ikke observeret noget på huden.
- Er der andre i familien, der er syge? Ingen af forældrene har været syge. I vuggestuen er der jo hele tiden nogen, der er forkølede.
Inden afslutning af konsultationen skal du spørge til, om der er noget, du skal holde øje med? Skal du være bekymret for ham? Skal du give Panodil? Skal Laust have penicillin? Ved anbefaling om ny lægekontakt skal du spørge hvornår.
Attitude: let bekymret
Kommunikation:
4-5: Den studerende har informeret om baggrund og årsag, har været struktureret og saglig, har kun givet relevante oplysninger, er ikke gået over sit kompetenceområde, har givet information i sådan et omfang, at patienten kan forholde sig relevant til sin situation.
2-3: Den studerende har informeret lidt mangelfuldt om situationen. Har givet ikke-relevante oplysninger, eller har undladt nødvendige oplysninger i en sådan grad, at det må anses for vanskeligt for patienten at forholde sig til sin situation.
0-1: Den studerende har givet for lidt relevant information og/eller irrelevante oplysninger, således at patienten ikke kan forholde sig relevant til sin situation.

Du sidder som ung reservelæge i børneafdelingens ambulatorium. Du skal se en 13 år gammel dreng, der er henvist fra egen læge til vurdering pga. lav højde. Drengen har gennem det seneste år har været tiltagende generet af mavesmerter og hyppige, løse afføringer. Drengen føler sig træt, og begynder af denne grund at fravælge fritidsaktiviteter. I henvisningen er der medsendt vækstdata, som er blevet plottet ind på vedlagte vækstkurve. (Mangler!)
Du vil forberede dig godt, så før patienten kommer ind, gør du dig nedenstående overvejelser:
- Hvis man ikke tænker på de beskrevne symptomer, hvad er så generelt de mest sandsynlige årsager til lav højde hos en dreng i den pågældende alder (nævn mindst 5 årsager).
- Beskriv ud fra vækstkurven drengens højde og vægtudvikling gennem barndommen og frem til nu.
- Du har nu set drengen. Der var en normal objektiv undersøgelse. Hvilke parakliniske undersøgelser vil du i første omgang bestille (tag hensyn til både problemstillingen lav højde, men også drengens andre symptomer).
- Der er nu gået to uger, og du har fået svar på alle dine undersøgelser (se det udleverede laboratorieark). Hvad er den mest sandsynlige diagnose vurderet ud fra symptomatologi samt prøvesvar (nævn kun én)?
- Hvilke yderligere undersøgelser skal der gennemføres for at bekræfte denne diagnose?
- Angiv kort forskellige behandlingsmuligheder ved den mistænkte sygdom
-
Hvad er de mest sandsynlige årsager til lav højde hos en dreng i den pågældende alder?
- Genetisk betinget lav højde
- Konstitutionel sen vækst og pubertet
- Kronisk sygdom (astma, lever, hjerte, nyrer)
- Malabsorption (cøliaki, IBD)
- Hypothyreose
- Væksthormonmangel
- Underernæring (anorexi)
- Overdrevet fysisk træning
-
Beskriv ud fra vækstkurven drengens højde og vægtudvikling gennem barndommen og frem til nu.
- Drengens højde og vægt har ligget stabilt omkring + ½ SD frem til 11-års alderen. Herefter ses først vigende højde og vægt til nu omkring -1 SD. Ingen vægtøgning det seneste år. Meget lav væksthastighed de seneste to år.
-
Hvilke parakliniske undersøgelser vil du i første omgang bestille?
- Blodprøver:
- Hæmatologi, væsketal, levertal, nyretal, crp, ferritin, cøliakiscreening, thyroideaparametre, vækstfaktorer, kønshormoner
- Fæces calprotectin
- Røntgen til knoglealderbestemmelse
- Blodprøver:
-
Hvad er den mest sandsynlige diagnose?
- Kronisk inflammatorisk tarmsygdom (Mb. Crohn)
-
Hvilke yderligere undersøgelser skal der gennemføres for at bekræfte diagnosen?
- MR-scanning af tarmvæggen
- Gastroskopi og koloskopi
- Biopsitagning
- Histologisk verificering
-
Angiv kort forskellige behandlingsmuligheder ved den mistænkte sygdom
- Ernæringsterapi
- Prednisolon
- Azathioprin
- Biologisk behandling
- Kirurgi
Du er læge i svangreambulatoriet, hvor du ser Mathilde. Hun er 39 år og andengangs gravid i uge 22+4. Hun fødte første barn Malte for 6 år siden.
Mathilde har haft svært ved at blive gravid siden, og har derfor gået til fertilitetsbehandling. Hun har taget meget på efter sidste fødsel, og har nu et BMI på 30 kg/m2.
Mathilde kommer i dag for at få svar på en sukkerbelastningstest (OGTT). Hun har fået brev om at få taget nogle ekstra blodprøver. Svarene foreligger også i dag.
Du skal nu:
- Optage en obstetrisk anamnese
- Forklare den gravide, hvorfor hun har fået lavet sukkerbelastningstest og orientere hende om, hvad undersøgelsesresultaterne viser
- Forklare den gravide, hvad den sygdom, som du mistænker, betyder for opfølgningen af mor og barn under og efter graviditeten
- Kort forklare den gravide om behandlingsmulighederne

-
Obstetrisk anamnese vurdering:
-
Sidste graviditet:
- Hvordan sidste graviditet var?
- Blev der lavet sukkertest?
- Var der noget med Malte?
- Hvad vejede Malte ved fødslen?
- Hvordan blev Malte født (cup eller kejsernit)?
- Sad skuldrene fast?
-
Fertilitetsproblemer:
- Afklaring omkring PCOS
-
Aktuelle graviditet:
- Taget imod 1. og 2. trimesterskanning
- Hvis ja, hvordan gik de så?
- Spørge ind til dispositioner til sukkersyge
- Spørge ind til BT og urinstix hos egen læge + jordmoder
- Spørge ind til hovedpine eller utilpashed
-
Sidste graviditet:
-
Forklare den gravide hvorfor hun har fået lavet sukkerbelastningstest og orientere hende om, hvad undersøgelsesresultaterne viser:
- OGTT pga. mindst 2 af følgende risikofaktorer:
- Overvægt (>= 27 kg/m2 )
- PCOS
- Familiær disposition
- Tidligere født barn over 4500 g
- Undersøgelsen viser normale værdier bortset fra 2 timers værdien for glucose, som er for høj (10 mmol/l).
- Diagnose: Graviditetssukkersyge elle GDM
- OGTT pga. mindst 2 af følgende risikofaktorer:
-
Forklare den gravide, hvad den sygdom du mistænker, betyder for opfølgningen af mor og barn under og efter graviditeten:
- Graviditeten skal følges ekstra med BS målinger og måling af HbA1c
- Begrænse vægtøgning i graviditeten
- Der skal laves tilvækstskanninger
- Fødslen vil blive sat i gang senest 1 uge over termin, før hvis barnet er stort, eller der er øvrige komplikationer. Der stiles mod vaginal forløsning
- Risiko for hypoglykæmi hos barnet (hyperinsulinisme). Barnets blodsukker skal kontrolleres 2 timer efter fødslen, ved hypoglykæmi hyppige måltider, evt. glukoseinfusion
- Moderen skal have lavet en sukkertest ca. 3 mdr. efter fødslen, og anbefales årlig kontrol hos egen læge, da den hun har en større risiko for at udvikle type 2 sukkersyge
-
Kort forklare den gravide om behandlingsmulighederne:
- Motion samt kostomlægning til mere fedt- og glucosefattig kost.
- Tilbud om samtaler med diætist.
- Evt. behov for at opstarte insulinbehandling
- Afhænger af hvordan blodsukkeret kan kontrolleres med kost og motion
Til Mathilde:
Mathilde er 39 år gammel. Hun fødte en dreng Malte for 6 år siden, som hun opfatter som helt sund og rask. Det var en lang fødsel, hun fødte vaginalt, men der måtte lægges sugekop, og han var vist lidt svær at få ud.
Det var hårdt efter fødslen og Mathilde tog meget på. Hun har siden haft meget uregelmæssige menstruationer med måneders mellemrum, og måtte derfor gå til fertilitetsbehandling for at blive gravid. Mathilde er nu gravid i uge 22+4 med termin 25/10 2019.
Hun synes hun har haft det godt under graviditeten. Hun har ikke haft hovedpine eller synsforstyrrelser, og har ikke specielt mange ødemer. Blodtrykket har været normalt hos egen læge og hos jordmoderen, og de har heller ikke sagt noget om, at der skulle være protein i urinen. Hun har glemt sine svangrepapirer i dag.
Mathilde er glad for mad, og synes ikke hun har tid til at motionere. Hun tager de foreskrevne vitaminpiller mm.
Mathilde er i øvrigt sund og rask, har ingen allergi, og tager ingen fast medicin.
Mathilde forstår ikke, hvorfor hun skulle have lavet sukkerbelastningstest, og ej heller, hvorfor hun skulle komme i dag.
Studenten skal i samtalen med dig gerne uddybe:
Studenten/lægen skal optage en sygehistorie.
Hvis studenten/lægen spørger dig om din første graviditet skal du svare:
Første graviditet var ukompliceret, men fødslen var svær.
Mathilde havde ikke tegn på sukkersyge i sidste graviditet, og fik ikke lavet sukkerbelastningstest, og forstår derfor ikke, hvorfor hun skal have den lavet i denne graviditet
Ved fødslen var det nødvendigt at anlægge en sugekop, og det var vist nok også lidt svært at få ham ud, fordi han var så stor, vejede 4600 g
Hvis studenten spørger om der er sukkersyge i familien skal du svare:
Ja, både min mor og morfar har type 2 sukkersyge
Hvis studenten/lægen spørger til, om det har været svært at blive gravid skal du svare:
Ja, efter sidste fødsel har jeg haft meget langt (flere måneder) mellem menstruationerne, og efter at have forsøgt at blive gravid i 1 års tid, så har jeg gået på en Fertilitetsklinik og fået behandling.
”De” siger: at jeg har polycystisk ovariesyndrom (PCOS), og det er derfor, at mine menstruationer er så uregelmæssige.
Hvis studenten spørger til 1. og 2. trimesterskanningen skal du svare:
Der ikke var forhøjet risiko for kromosomafvigelser.
”De” sagde også at fosteret var ret stort ved 2. trimesterskanningen, men det tænkte Mathilde nok var fordi barnet var stort som Malte
Forklare den gravide om, hvorfor hun fik lavet sukkerbelastningstest (=OGTT), og hvad undersøgelsesresultaterne viser:
Studenten skal nu forklare dig, hvorfor hun har været henvist til sukkerbelastningstest i denne graviditet, når hun ikke fik lavet testen under sidste graviditet
OGTT gennemføres ved mindst to af følgende risikofaktorer: Overvægt, PCOS, familiær disposition, tidligere født barn over 4500 g
Studenten skal også fortælle dig, hvad undersøgelsen tyder på ud fra svar på blodprøver og på sukkertesten
Forklare den gravide, hvad den sygdom, som du mistænker, betyder for opfølgningen af mor og barn under og efter graviditeten:
Du kan spørge om følgende, hvis studenten ikke forklarer det spontant:
- Hvis studenten siger noget om, at der kunne være tale om graviditetssukkersyge kan du spørge, om det er farligt for mig eller for mit barn, og om hvad der kan ske?
- Skal jeg så kontrolleres ekstra under graviditeten, og hvordan?
- Du vil blive oplært i at måle dit blodsukker dagligt indtil fødslen
- Kan jeg føde normalt?
- Kan der være problemer med barnet? Skal mit barn indlægges på børneafdelingen?
- Hvad skal der ske med mig efter fødslen?
Kort forklare den gravide om behandlingsmulighederne:
- Studenten/lægen skal fortælle om, hvilke behandlingsmuligheder der foreligger.
- Studenten skal sige, at du skal have omlagt din kost til mere fedt- og glucosefattig kost.
- Du vil blive vejledt af en diætist
- Det kan komme på tale at du skal have insulin, men ikke i første omgang.
- Du vil også blive vejledt i at motionere i graviditeten
Mulige spørgsmål fra skuespilleren, hvis den studerende går helt i stå:
- Hvad kan jeg selv gøre?
- Skal jeg ha´ noget medicin?
Du er obstetrisk vagthavende, og bliver bedt om at tilse en kvinde, der er kommet til vurdering 6 dage efter en ukompliceret ambulant fødsel. Kvinden er henvist fra egen læge pga. feber og tiltagende vaginal blødning/udflåd.
- Angiv hvilke uddybende spørgsmål du vil stille kvinden for at komme diagnosen nærmere.
- Angiv hvilke objektive undersøgelser du vil gennemføre for at komme diagnosen nærmere.
- Angiv hvilke parakliniske undersøgelser du vil sætte i værk for at komme diagnosen nærmere.
- Angiv den mest sandsynlige diagnose
- Hvordan vil du behandle kvinden?
- Angiv andre komplikationer, der kan opstå hos kvinder i barselsperioden
-
Angiv hvilke uddybende spørgsmål du vil stille kvinden for at komme diagnosen nærmere.
- Debut (blødning/udflåd, temperaturforhøjelse)?
- Er blødningen/udflåddet blevet værre?
- Kulderystelser, efterveer, smerter fra abdomen/underlivet/skeden?
- Sagde jordemoder noget om hinderne da hun undersøgte placenta efter fødslen?
- Gener ved vandladning eller afføring?
- Ømhed af et/begge bryster?
- Brystsmerter eller problemer med vejrtrækningen?
- Har der været hævelse eller ømhed af underekstremiteterne?
-
Angiv hvilke objektive undersøgelser du vil gennemføre for at komme diagnosen nærmere.
- Almentilstand:
- Bleg?
- Septisk?
- Blodtryk, puls, temperatur
- Gynækologisk us:
- Palpation af uterus ude fra:
- Størrelse og kontraktionsgrad
- Inspektion af blødningsmængden
- Gynækologisk inspektion:
- Hudrifter
- Hvor kommer udflåddet/blødningen fra
- Exploration:
- Uterus størrelse
- Kontraktionsgrad
- Ømhed
- Paravaginale hæmatomer
- Palpation af uterus ude fra:
- Andet:
- Palpation af mammae
- Undersøge underekstremiterne for DVT
- Almentilstand:
-
Angiv hvilke parakliniske undersøgelser du vil sætte i værk for at komme diagnosen nærmere.
- Blodprøver:
- Leukocytter
- CRP
- Hæmoglobin
- Bloddyrkning (ved høj temperatur, påvirket almentilstand)
- Andet:
- Abdominal/transvaginal UL mhp retineret væv
- Podning fra cervix
- Urin stix og/eller urindyrkning
- Blodprøver:
-
Angiv den mest sandsynlige diagnose.
- Endometritis
- Med eller uden retineret placentavæv
-
Hvordan vil du behandle kvinden?
- Antibiotika
- Cefuroxim/pondocillin + metronidazol
- Evt. evacuatio
- Svært påvirket:
- Indlæggelse til IV behandling og evacuatio
- Antibiotika
-
Angiv andre komplikationer, der kan opstå hos kvinder i barselsperioden.
- Hæmatom
- Infektion og blødning fra rifter i vagina/mellemkød
- Mastitis
- DVT
- Lungeemboli
- Urinvejsinfektion
- Vandladning- og afføringsbesvær
- Nedtrykthed, evt. fødselsdepression
- Stofskiftesygdom
Du er læge i børnemodtagelsen. Barnet er repræsenteret ved en dukke, som du helt bogstaveligt skal undersøge og håndtere. Der er ingen forældre til stede. Sygeplejersken kender anamnesen, og vil svare på dine spørgsmål i forældrenes sted. Sygeplejersken gennemfører dine ordinationer, og du kan spørge til resultatet af diverse objektive og parakliniske undersøgelser.
Når du spørger til diverse objektive undersøgelser, skal du beskrive, hvad det er du undersøger for. Eksempelvis: ’Jeg lytter på hjertet for at vurdere hjerteaktionen og for at høre om der er mislyde’. Du begynder nu selve opgaven ved at læse sygehistorien og efterfølgende indlede undersøgelsen ved først at hilse på sygeplejersken.
Du er læge i børneafdelingens akutmodtagelse. Sygeplejersken har tilkaldt dig akut for at tilse en patient.
Jonas er 5 år gammel. Han har været syg med feber de seneste tre dage. Mor har gennem de sidste to dage bemærket, at han har fået nogle små røde pletter forskellige steder på huden. Drengen indlægges nu akut af egen læge.
Sygeplejersken i børnemodtagelsen har bedt om, at du tilser ham snarest pga. udslættet.
Du skal nu gennemføre en akut vurdering af barnet, hvor du ved hjælp af sygeplejersken skal:
- Optage en fokuseret anamnese
- Gennemføre en objektiv undersøgelse
- Herudfra angive mulige differentialdiagnoser
- Planlægge parakliniske undersøgelser
- Efter svar på de parakliniske undersøgelser skal du angive den mest sandsynlige diagnose
- Angive evt. yderligere undersøgelser
- Skitsere behandlingen
-
Anamnese:
- Inden vi går igang: Hurtig overblik af AT
- Tidligere symptomer
- Tidligere sund og rask
- Normal psykomotorisk udvikling
- De seneste måneder flere infektioner
- Øget træthed
- Blå mærker
- Ej næseblod eller slimhindeblødning
- Knoglesmerter
- Aktuelle sygdomstegn
- Varighed af feber
- Petekkier (udbredning, størrelse)
- Almensymptomer
- Træthed
- Hovedpine
- Smerter arme og ben
- Ikke andre fokale symptomer (ører, luftveje, gastrointestinalt, urologiske)
- Allergi, familiære dispositioner, medicin
-
Objektiv undersøgelse:
- Initiel hurtig ABCD til afklaring af, hvor påvirket barnet er
- Almentilstand (træt, men god kontakt, ej NRS, farver (lidt bleg), kapillærrespons normalt, ej dehydreret)
- Respiration (lidt påskyndet, men ellers upåvirket)
- Målte værdier (puls, BT, temperatur, SAT, vægt)
- Glandelstatus (enkelte let forstørrede kirtler på hals og i inguen)
- Abdomen (blødt, uømt, ingen organomegali)
- Ekstremiteter (ingen ledhævelser)
- Hud (petekkier, udbredning, blå mærker)
- Øvrige (ører, cavum oris, stet p et c: i.a.)
-
Differentialdiagnoser:
- Leukæmi
- Meningokogmeningitis/sepsis
- Idiopatisk trombocytopenisk purpura
- Aplastisk anæmi
- Schönlein Henochs pupura
- (Virusinfektion)
-
Parakliniske undersøgelser:
- Hæmatologi
- Infektionstal
- Væske/nyretal
- Levertal
- Urat
- Bloddyrkning
- Fint, hvis lumbalpunktur overvejes, men bør ikke gennemføres (- NRS, -cerebralt påvirket, blødningstendens)
-
Medst sandsynlig diagnose:
- Mistanke om leukæmi
-
Videre udredning:
- Blodudstrygning
- Knoglemarvsundersøgelse
-
Behandling:
- Intravenøs bredspektret antibiotikabehandling
- Senere opstart af kemoterapeutisk behandling (induktionsbehandling)
- Evt. prednisolon, blodprodukter og symptomatisk behandling
Til sygeplejerske:
-
Anamnese:
- Svar på spørgsmål fra lægen (der skal kun svares på det, der spørges om):
- Allergier: Ingen kendt
- Tidligere sygdomme: Jonas har tidligere været fuldstændig sund og rask. Han har aldrig før været på hospitalet. Han er i god trivsel (følger sine vækstkurver), og har udviklet sig helt alderssvarende.
- Nylig infektion/træthed: Han har skrantet lidt henover foråret, og har flere gange haft lidt småfeber. Det er sikkert også derfor, at han har virket lidt træt over de seneste uger.
- Tendens til blå mærker: Han jo er en ’rigtig’ dreng, der kan lege lidt vildt, så han får tit blå mærker, men ikke noget forældrene har undret sig over
- Næseblod eller blødende gummer: Benægte
- Tidligere knoglesmerter: Ind imellem har han klaget over ondt i benene, hvilket forældrene opfattede som vokseværk.
- Familiære dispositioner: Ingen sygdomsdisposition
- Ekspositioner: Har ikke været i nærheden af nogen, der er syge, har ikke været ude at rejse for nyligt.
- Aktuelt: Blev syg for tre dage siden med feber. Temperaturen har hjemme vekslet mellem 38-39.5°. Han har været træt, og har klaget over hovedpine samt smerter i arme og ben, men har ellers ikke haft nogle fokale symptomer. Således ingen smerter i ører, hals, ingen katharalia, hoste eller vejrtrækningsbesvær, ingen mavesmerter, ingen diaré eller opkastninger, ingen dysuri eller pollakisuri. Udslættet på kroppen har forældrene først set de seneste dage, og kan ikke udelukke, at der kan have været udslæt yderligere et par dage, hvor han nærmest ikke har været ude af sin pyjamas.
- Medicin: Får ingen fast medicin.
- Socialt: Barn nr. 1/2, har lillesøster på 3 år. Bor sammen med begge forældre. Går i børnehave.
-
Objektiv undersøgelse:
- Svar på lægens undersøgelse af dukken (der skal kun svares på det, der spørges om):
- Almentilstand: Drengen er vågen og med god kontakt, men feberklattet. Han er lidt bleg, men med feberblussende kinder. Normal hudturgor. Normalt kapillærrespons. Ikke nakke- eller rygstiv.
- Respirationen: Frie luftveje, lydløs, men let påskyndet respiration
- Målte værdier: RF 30/min (let påskyndet), SAT 97, BT 100/65 (normalt), Puls 90 (let forhøjet), temp. 39.1, Vægt 27 kg (intet vægttab)
- St p: bilateral fri respiration uden bilyde
- St c: normal hjerteaktion, ingen mislyde
- Ører, øjne, cavum oris: i.a.
- Glandler: enkelte let forstørrede glandler på halsen og i inguen
- Abdomen: blødt, uømt, ingen organomegali
- Ekstremiteter: ingen ledhævelser
- Hud: der ses diffust petekkielt udslæt på arme, ben og krop. Ingen større hudblødninger. Enkelte blå mærker på skinnebenene
-
Differentialdiagnoser:__
- Leukæmi
- Meningokogmeningitis/sepsis
- Idiopatisk trombocytopenisk purpura
- Aplastisk anæmi
- Schönlein Henochs pupura
- (Virusinfektion)
-
Før der planlægges og gives svar på de parakliniske undersøgelser, skal lægen ridse op, hvilke mulige differentialdiagnoser der overvejes.
- Hvis lægen glemmer dette, spørger du:
- ”Hvilke diagnoser overvejer du?”
- Hvis den studerende kun nævner en enkelt sygdom, spørger du:
- ”Kunne han ikke fejle noget andet, når han har så mange petekkier”
- Herefter udleveres billede med svar på parakliniske undersøgelser
- Hvis der ønskes nedenstående undersøgelser, svares som noteret:
- Bloddyrkning (afventer svar)
- Lumbalpunktur (gennemføres ikke akut, da drengen ikke er nakkerygstiv eller ikke cerebralt påvirket)
- Ud fra ovennævnte blodprøvesvar skal lægen snævre diagnoserne ind til mistanke om leukæmi. Herefter komme med forslag til yderligere udredning, hvorefter kort 2 udleveres.
- Hvis lægen glemmer dette, spørger du:
- Ud fra ovennævnte blodprøvesvar skal lægen snævre diagnoserne ind til mistanke om leukæmi.
-
Videre udredning:
- Blodudstrygning (viser blaster)
- Knoglemarvsundersøgelse (akut lymfoblastisk leukæmi bekræftes)
-
Behandling:
- __Afslutningsvis skal lægen kort skitsere den akutte behandling (iv bredspekteret antibiotika) samt den mere langsigtede behandling (kemoterapi). Der forventes ikke kendskab til hyperurikæmibehandling.

Du er læge i almen praksis.
En 34-årig kvinde har henvendt sig med tiltagende smerter i underlivet. Hun har over en længere periode oplevet smerter i den nedre del af maven og ind i mellem så slemt, at hun har måtte blive hjemme fra arbejde. Hun tror selv, at der er tale om en gynækologisk lidelse.
Du skal nu gennemføre en vurdering af patienten, hvor du skal:
- Optage en fokuseret anamnese
- Beskrive en fokuseret objektiv undersøgelse
- Planlægge parakliniske undersøgelser
- Gøre rede for diagnostiske og differentialdiagnostiske overvejelser
- Kort beskrive sygdommen, som du mistænker
- Skitsere behandlingen og det videre forløb
-
Anamnese:
-
Uddybe smerteklager:
- Lokalisation
- Varighed
- Smertemønstre (konstante/turevise smerter)
- Forværring ved menstruation
- Smerter ved afføring
- Smerter ved sex
- Anvendelse af smertestillende medicin
- Periodevist sygemeldt pga. smerter
-
Uddybe menstruationsforhold:
- Regelmæssige menstruationer
- Menstruationscyklus
-
Andet:
- Tidligere graviditeter og fødsler
- Antikonception
- Tidligere gynækologiske sygdomme eller operationer
-
Uddybe smerteklager:
-
Objektiv undersøgelse:
- Almen tilstand: Smertepåvirket. Ellers god almentilstand. BT, puls
- Palpation af abdomen: Ømhed, ingen peritoneal reaktion, ingen palpaple udfyldninger.
- Gynækologisk undersøgelse:
- Inspektion:
- Vulva: dysplasi, tumores
- Vagina: endometriose ved vaginaltoppen, tumores, belægninger, slimhinde, fluor, lugt, blødning
- Portio: ektopi (rødme/sår på portio), tumores
- Eksploration:
- Vagina: ømhed, myoser
- Uterus/cervix: størrelse, lejring, ømhed, mobilitet, udfyldninger
- Adnexae: udfyldninger, ømhed, evt. rectovaginal eksploration
- Inspektion:
-
Parakliniske undersøgelser:
- Leukocytter
- CRP
- Hgb
- U-hCG (graviditetstest)
- CA-125
-
Diagnose og differentialdiagnostiske overvejelser:
- Endometriose:
- Herunder mulig adenomyose
- Mistanke om venstresidig endometriosecyste
- Uterus fikseret og øm udfyldning i venstre side
- Normale blodprøver, negativ graviditetstest
- Differentialdiagnostiske overvejelser:
- Graviditet udenfor livmoderen
- Almindelig cyste
- Adnex-torsion
- Underlivsbetændelse
- Divertikulit
- Appendicit
- Galdesten
- Ventrikelulcus
- M.fl.
- Endometriose:
-
Beskrivelse af sygdommen overfor patienten:
- En oftest kronisk tilstand med menstruationssmerter, som ubehandlet i de fleste tilfælde blot bliver værre og værre. I nogle tilfælde kan det reducere mulighederne for at blive gravid og parret må have hjælp hertil. Den fremherskende teori om årsagen til sygdommen er udsæd af livmoderslimhinde ud i bughulen, som kan sætte sig enten på æggestokkene og dermed give anledning til cyster indeholdende blodig væske (chokoladecyster, endometriomer) eller små millimeter-store elementer på bughinden (peritoneal endometriose). Disse bløder ved hver menstruation og heraf følgende smertereaktion ved irritation (fra blod) af bughinden. Behandlingen er medicinsk og i nogle tilfælde kirurgisk.
-
Behandling og videre forløb:
- Smertestillende medicin som NSAID-præparater og Panodil
- Hormonbehandling:
- P-piller, mini-p-piller, hormonspiral, gestagen
- Hormonbehandling ikke en mulighed, hvis patientens største ønske er graviditet
- I nogle tilfælde kan det være nødvendigt at foretage operation, f.eks. med fjernelse af cyste
- Henvisning til gynækolog til ultralydsundersøgelse og eventuelt laparoskopi
- Fertilitetsbehandling vil være næste naturlige skridt
- Patienten beroliges med, at der er god effekt af behandling og chancerne for at blive gravid er gode
- Patienten informeres dog også om, at hun skal indstille sig på, at tilstanden vil være tilstede indtil overgangsalderen, hvorefter den oftest forsvinder
INSTRUKS TIL ”PATIENT” (skuespiller):
-
Anamnese:
- Du hedder Anne og er bankuddannet med fast mandlig partner gennem 7 år. Du har født 1 gang ukompliceret naturligt (vaginalt) for 5 år siden. Over de sidste 2 års tid har du oplevet flere og flere smerte-episoder omkring menstruationerne. Du har faktisk altid haft smerter under menstruationerne.
- Du er normalvægtig og i øvrigt rask. Du ryger ikke, og har et almindeligt forbrug af alkohol. Du benytter ikke prævention længere. Du ophørte med p-piller (Cilest) for 2½ år siden, da du gerne vil være gravid igen. Tager ingen fast medicin, men gennem de sidste 2 år har du spist en del smertestillende piller i forbindelse med dine menstruationer (håndkøbsmedicin som Ipren og Panodil). Smerterne er af en sådan karakter, at du i perioder har været sygemeldt fra dit arbejde. Du har gennem de sidste 2 dage fået tiltagende konstante smerter fra underlivet med periodevis forværring. Det gør mest ondt i venstre side af underlivet.
- Du har netop i går fået din menstruation til forventet tid. Du har regelmæssige menstruationer, som nærmest kommer på klokkeslæt med 28 dages intervaller, og du plejer at bløde 5-6 dage, de første 3-4 dage med lidt kraftigere blødning. På grund af tiltagende problemer med menstruationssmerter spiser du som nævnt en del smertestillende piller. Du har ikke feber. Du har taget Panodil, som ikke rigtigt har hjulpet på dine smerter, Ipren og lignende smertestillende virker bedst.
- Du har haft normale vandladninger uden smerte eller svien. Afføringen er ofte lidt træg, og under menstruationerne kan afføringen undertiden være smertefuld. I dag har den været normal. I perioder også smerter ved samleje, specielt ved dyb indtrængning. Smerterne under menstruationerne er konstante med turevise forværringer og af knugende og trykkende karakter med trækken om i lænden. Udover ovennævnte er der ikke forværrende eller lindrende faktorer.
- Du har ikke haft andre gynækologiske lidelser. Du har aldrig været opereret i maven.
- Du skal kun fortælle om ovenstående informationer i det omfang studenten stiller dig spørgsmål herom.
-
Objektiv undersøgelse:
- Se billede
- Parakliniske undersøgelser:
- Se billede
-
Diagnose og differentialdiagnoser:
- Den studerende skal overfor skuespilleren nævne diagnosen, der mistænkes samt kort berøre differentialdiagnoser.
- Kort beskrive sygdommen
- Skitsere behandlingen
Mulige spørgsmål fra skuespilleren, hvis studenten går i stå:
- Hvad er det, som du undersøger for, når du trykker mig på maven?
- Hvad er det, som du undersøger for ved den gynækologiske undersøgelse?
- Kan du fortælle mig lidt om sygdommen?
- Kan jeg blive gravid med den her sygdom?
- Kan jeg blive helbredt?

Du er læge i almen praksis og skal se din næste patient, der har bestilt tid til 1. svangreundersøgelse. Nedenfor får du nogle oplysninger om din patient.
Mette, 32 år, er ønsket gravid. Ved dagens konsultation regner du dig frem til, at hun er gravid i uge 7+2. Hun har været gravid én gang før for et år siden, hvor hun havde en spontan abort i graviditetsuge 8. Mette bor sammen med Rasmus, der er far til det kommende barn. Rasmus er studerende, og Mette arbejder som social- og sundhedsassistent på et plejehjem.
Mette var sygemeldt en periode på 2 måneder i forbindelse med aborten for et år siden. I den periode sov hun rigtigt dårligt, og fik udskrevet en lille pakke med sovemedicin (Imovane®7,5 mg, 10 stk). Hun har ikke fået udskrevet sovemedicin siden, men har stadig nogle få tabletter tilbage. Siden hun fandt ud af, at hun var gravid, har hun ikke taget nogle af sovetabletterne, selvom hun fortsat kan have svært ved at falde i søvn. Derudover lider hun af tilbagevendende migræne, der er tiltaget efter hun er blevet gravid.
Livsstil: ryger 2-5 cigaretter dagligt, ingen alkohol, sparsom motion i hverdagen
Objektivt: BT 125/70, puls 64, regelmæssig. BMI 27,5.
Urinstiks: blank
- Beskriv kort hvilke mulige problemstillinger, du ser i sygehistorien og hvilke oplysninger, du mangler til den samlede vurdering af din patient.
- Redegør for hvilke af ovenstående problemstillinger, du vil prioritere først og hvilke konkrete aftaler, du laver med din patient.
- Hvilket niveau for svangreomsorgen vil du indplacere den gravide på, når du udfylder svangrejournalen? Begrund dit svar.
- Hvordan du vil vejlede din patient i forhold til livsstil, kosttilskud og vitaminer
- Hvad der skal ske som næste skridt i svangre-omsorgen og hvilke persongrupper, der kan involveres?
-
Hvilke problemstillinger, du ser i sygehistorien og hvilke oplysninger du mangler:
-
Problemstillinger:
- Søvn og eventuelt medicinforbrug?
- Migræne og medicinforbrug?
- Rygning
- Overvægt
-
Mangler:
- Afdækning af økonomi og netværk samt psykisk velbefindende.
-
Problemstillinger:
-
Redegør for hvilke problemstillinger, du vil prioritere først, og hvilke konkrete aftaler, du laver med din patient.
- Afklaring af forbrug af medicin, herunder afhængighedsskabende medicin og medicin for migræne.
- Psykisk velbefindende
- Rygning, hjælp til rygestop
- Overvægt (GDM, aktivitet, kost)
- Afklaring af netværk og økonomi
- Ny tid til opfølgning på de problematikker, I ikke når omkring, bl.a. søvnproblematik, hvis den fortsat er tilstede, hovedpineproblematik, rygning og livsstil.
-
Hvilket niveau for svangreomsorgen vil du indplacere den gravide på, når du udfylder svangrejournalen? Begrund dit svar.
- Minimum niveau 2 (BMI > 27).
- Kan argumentere for niveau 4, hvis der er vedvarende misbrug, da relevant at involvere familie ambulatoriet. Det er der ikke i sygehistorien, men det skal afklares under samtalen.
-
Beskriv kort hvordan du vil vejlede din patient i forhold til livsstil, kosttilskud og vitaminer:
- Folinsyre, gravitamin, jerntilskud fra uge 10
- Følge kostråd, motion jf. sundhedsstyrelsen
- Vægtøgning max 8-10 kg
- Rygeophør og minus alkohol
-
Hvad der skal ske som næste skridt i svangre-omsorgen og hvilke persongrupper, der kan involveres?
- Svangrepapirer færdiggøres og indsendes til svangreamb., blodprøvetagning inkl. doubletest.
- Henvisning til rygestopophør.
- Den gravide indkaldes til jordemoder og 1. trimester-skanning, hvis det ønskes (skal afdækkes).
- Evt. besøg af sundhedsplejerske.
- Indkaldes til OGTT i uge 24-28.
- Ved misbrugsmistanke, da henvisning til familie ambulatoriet.
- Ved økonomiske problemer, sparsomt netværk, da underretning til kommunen.
Du er reservelæge i Gynækologisk ambulatorium.
En 48-årig kvinde er henvist fra almen praktiserende speciallæge med smerter i højre side af nedre del af maven. Smerterne har ikke været relateret til hendes menstruationer. Smerterne har været der med mellemrum over de sidste 4 måneder (VAS 3-5), og er nu blevet forværret (op til VAS 8) over den sidste uges tid. Kvinden har ikke observeret feber i den nævnte periode, har ikke noget graviditetsønske, og er i øvrigt tidligere sund og rask.
- Angiv hvilke diagnoser du overvejer.
- Hvad vil du spørge om som led i en fokuseret gynækologisk anamnese mhp. at komme diagnosen nærmere (angiv i stikordsform)?
- Angiv hvilke objektive og parakliniske undersøgelser, som du vil foretage.
- Udvælg den diagnose, som du synes er mest sandsynlig i aktuelle sygehistorie. Beskriv for denne diagnose de forventede kliniske (evt. parakliniske) fund og angiv kort en plan for patientens behandling.
-
Angiv hvilke diagnoser du overvejer:
- Gynækologisk:
- Cyste på højre side
- Torsion/subtorsion af adnex på højre side
- Underlivsbetændelse
- Sacto-salpinx
- Ekstrauterin graviditet
- Cystit
- Endometriose
- Ikke-gynækologiske muligheder:
- Nyresten
- Galdesten
- Appendicit
- Divertikulit
- Obstipation
- Der forventes mindst 3 relevante forslag for maks. point.
- Gynækologisk:
-
Hvad vil du spørge om som led i en fokuseret gynækologisk anamnese mhp. at komme diagnosen nærmere (angiv i stikordsform)?
- Smerter:
- Hvornår?
- Hvor ofte?
- Varighed?
- Intensitet?
- Udbredelse i maven (samme sted eller varierende)?
- Provokationer (fysisk udfoldelse, samleje mv.)?
- Forbundet med menstruation?
- Forbundet med indtagelse af føde?
- Ved vandladning eller afføring?
- Graviditet og menstruation:
- Sidste menstruation (hvornår, styrke og varighed)
- Prævention
- Fast partner
- Udflåd:
- Lugt
- Mængde
- Kløe
- Svie
- Farve
- Tidligere:
- Lignende symptomer
- Gynækologiske operationer
- Fødsler (inkl. sektio)
- Aborter
- Operationer i maven (inkl. appendektomi)
- Andet:
- B-symptomer (feber, vægttab, nattesved)
- Almen sygdomsfølelse
- Oppustethed
- Svedtendes
- Appetitløshed
- Kvalme
- Påvirket vandladning/afføring
- Smerter:
-
Angiv hvilke objektive og parakliniske undersøgelser, som du vil foretage
- Generelt:
- Almentilstand
- Vitale parametre (BT, puls, RF, temperatur, SAT)
- Abdominal undersøgelse:
- Smerter/ømhed (hvor og hvor meget, defense)
- Indirekte smerte
- Slipømhed
- Udfyldninger
- Tarmlyde
- Nyreloger
- Gynækologisk undersøgelse:
- Inspektion:
- Vulva
- Vagina
- Portio
- Flour vaginalis
- Urethral åbning
- Evt. prolaps
- Eksploration:
- Uterus og adnexa
- Størrelse og mobilitet af uterus
- Smerter
- Rokkeømhed
- Udfyldninger
- Muskulatur
- Evt. ømhed/spændt
- Ultralydsskanning:
- Uterus
- Ovarier
- Udfyldninger
- Lokalisation, indhold, størrelse, eskrecenser, flow, mobilitet
- Ømhed
- Fri væske
- Inspektion:
- Paraklinik:
- Blodprøver afhængig af fund ovenfor (anamnese og GU)
- P-HCG, CA-125, infektionstal, hæmoglobin, væsketal
- Urinstix evt. urin D+R
- Kunne overveje blodprøver lever- galdetal og blodtype/BAC-test afhængig af fund
- Generelt:
-
Udvælg den diagnose, som du synes er mest sandsynlig i aktuelle sygehistorie. Beskriv for denne diagnose de forventede kliniske (evt. parakliniske) fund og angiv kort en plan for patientens behandling:
- Højresidig cyste:
- Hvis der ved ULS påvises cyste kan man:
- Være ekspekterende så længe man har udelukket torsion og malignitet (inkl. normal RMI og CA-125) med ny skanning og undersøgelse om 4-6 måneder
- Ved mistanke om torsion eller subtorsion vælge operation grundet patientens smerter og i mindre grad for at bevare ovariet.
- Torsion/subtorsion:
- Mistænkes ved forstørret adnex uden flow ved ultralydsskanning inkl. evt. let øget fri væske og voldsomme smerter. Operation vælges som primær behandling grundet patientens voldsomme smerter (og heraf også ”hastegrad”) og i mindre grad for at bevare ovariet (alder) og ofte med laparoskopisk salpingo-oophorektomi.
- Sacto-salpinx:
- Denne diagnose er noget sjældnere og vil i større grad være en udelukkelsesdiagnose (alternativ mulighed til de 3 første diagnoser) med lignende fund og kræve relativ erfaren gynækolog til udførelse af ultralydsskanningen for at der blot er nogenlunde sikkerhed for diagnosen. En sacto-salpinx kan både være ledsagende til underlivsbetændelse og også torkvere. Det vil sige, at en korrekt besvarelse med denne diagnose som udgangspunkt vil kræve begrundede fund og beskrivelse sv.t. ovenstående 2 første diagnoser.
- Underlivsbetændelse:
- Mindre sandsynlig, idet smerterne er ensidige, og der ikke har været feber; dog skal det betragtes som en differentialdiagnose og udelukkes ved klinikken og paraklinik.
- Ekstra-uterin graviditet:
- Mistænkes ved positiv graviditetstest. Akut operation (ofte salpingektomi) ved smerter og fri væske i abdomen; ellers afhængig af klinik og undersøgelser evt. med ekspekterende behandling inkl. overvejelser om anvendelse af Methotrexat.
- En besvarelse skal være tæt på en af ovenstående beskrivelser for maks. point. Ved forslag om ikke-gynækologisk lidelse kan der maks. gives 4 point til trods for fremragende besvarelse.
- Højresidig cyste:
Du er reservelæge i børnemodtagelsen, hvor du ser en 2-årig dreng henvist til vurdering med akut udviklet, rødt udslæt.
Drengen blev syg for 3 dage siden med temperatur 39.3 °C, snue, hoste og ondt i halsen. Han blev undersøgt for 2 dage siden hos egen læge, der opstartede penicillin på mistanke om tonsillitis. Han fik det efterfølgende bedre, og temperaturen er faldet. Forældrene er nu primært bekymrede for drengens udslæt.
Udslættet, der er let kløende, begyndte på brystet og har over det forløbne døgn bredt sig til store dele af kroppen. Udslættet er maculopapuløst, stationært og uden væskende partier. Nedenfor ses billeder af drengens udslæt.
- Angiv den mest sandsynlige årsag til drengens udslæt
- Angiv hvilke punkter af relevans for denne tilstand, der er særligt vigtige at få uddybet i anamnesen og ved den objektive undersøgelse
- Beskriv den videre udredning af drengen
- Nævn mindst to differential diagnoser til drengens udslæt, og beskriv kort hvad der er karakteristisk ved disse
- Hvis der havde været tale om et anafylaktisk shock, hvilke symptomer ville du da forvente, og hvad er den primære livredende behandling i denne situation?
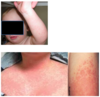
-
Angiv den mest sandsynlige årsag til drengens udslæt:
- Penicillinallergi
-
Angiv hvilke punkter af relevans for denne tilstand, der er særligt vigtige at få uddybet i anamnesen og ved den objektive undersøgelse
- Anamnese:
- Er det første gang barnet får antibiotika?
- Hvornår i forløbet er udslættet debuteret?
- Symptomer fra andre organsystemer?
- Resp.besvær, hoste, hvæsen, diaré
- Objektiv undersøgelse:
- Respiratorisk eller cirkulatorisk påvirket?
- Vitale værdier (BT, puls, RF, SAT)
- Anamnese:
-
Beskriv den videre udredning/opfølgning af drengen
- Seponer antibiotika, giv evt. antihistamin
- Tryptasemåling
- CAVE penicillin anføres i journal indtil mistanken er afklaret
- Specifik IgE om 4 uger, (priktest)
- Ved negativ specifik IgE indkaldes drengen til penicillin provokation
- Ved negativ penicillin provokation tåles penicillin fremadrettet
-
Nævn mindst to differential diagnoser til drengens udslæt, og beskriv kort hvad der er karakteristisk ved disse
- Urticaria:
- Meget kløende og springer rundt på kroppen
- Den enkelte kvadel står <24 timer
- Behandles med antihistamin
- Viralt exanthem:
- Blegrødt, til tider sammenflydende
- Seponer antibiotika
- Ampicillin rash:
- På baggrund af antibiotika til pt. med mononucleose
- Seponer antibiotika
- Morbilli, mæslinger:
- Seponer antibiotika (ikke effektivt ved mæslinger)
- Symptomlindrende behandling
- Hindre smitte (isolation)
- Forebygges med MFR-vaccin
- Urticaria:
-
Hvis der havde været tale om et anafylaktisk shock, hvilke symptomer ville du da forvente og hvad er den primære livredende behandling i denne situation?
- Symptomer:
- Universel kløe, kløe i håndflader og fodsåler
- Prikkende fornemmelse omkring munden
- Varmefornemmelse
- Synkebesvær (hævelse i hals/svælg)
- Koliksmerter
- Inspiratorisk stridor
- Hypotension, tachycardi, svag puls
- Bevidstløshed
- Livredende behandling:
- Adrenalin i. m.
- Symptomer:
Du er obstetrisk vagthavende, og kaldes til fødegangen for at vurdere en 24-årig andengangsgravid i uge 24+3.
Hun henvender sig med let vaginal blødning, tyngdefornemmelse og ”småkontraktioner ” med 5-6 minutters intervaller. Jordmoderen mistænker, at hun er i truende for tidlig (præterm) fødsel. Graviditeten har i øvrigt været ukompliceret, og alle undersøgelser undervejs har været normale.
Efter nogle timer viser det sig, at fødslen ikke kan standses, børnelægen tilkaldes til fødslen, modtager barnet, som overflyttes til neonatalafdelingen straks efter fødslen.
- Angiv kort hvilke supplerende anamnestiske oplysninger du mangler ifht. den aktuelle obstetriske anamnese
- Angiv i punktform hvordan du vil undersøge den gravide nærmere for at konstatere, om hun reelt er i præterm fødsel?
- Angiv i punktform hvilke faktorer, der medfører øget risiko for præterm fødsel.
- I de første timer efter fødslen udviser det meget præmature barn tegn på umodne lunger og er respiratorisk påvirket. Hvad hedder denne tilstand, og hvad er årsagen?
- Hvordan kan tilstanden forebygges?
- Hvordan behandles de kliniske tegn på umodne lunger?
- Det meget præmature barn er også i risiko for at udvikle symptomer fra andre umodne organsystemer. Nævn de fire andre organsystemer, hvorfra barnet er i risiko for at udvikle komplikationer, og angiv for hver de mulige komplikationer
-
Angiv kort hvilke supplerende anamnestiske oplysninger du mangler ifht. den aktuelle obstetriske anamnese
- Mærket normale fosterbevægelser, øget vaginalt udflåd, siven af fostervand/vandafgang?
- Karakteristik af blødningen - hvor længe har den stået på?
- Ildelugtende/grumset urin, dysuri eller pollakisuri?
-
Hvordan vil du undersøge den gravide nærmere for at konstatere om hun reelt er i præterm fødsel?
- Almindelig objektiv undersøgelse - inkl BT, puls, temp.
- Abdomen:
- De fire håndgreb
- Uterus: blød/hård/irritabel
- Veer?
- GU: inspektion, exploration (CAVE PPROM)
- UL:
- Abdominal scanning (forsterleje og størrelse, fostervand, placenta)
- Cervix scanning (længde/funneling)
- CTG
-
Angiv i punktform hvilke faktorer, der medfører øget risiko for præterm fødsel
- Ukendt (50%)
- Tidligere (spontan) præterm fødsel
- Infektion (bakteriel vaginose, cystitis (eks. GBS), pneumoni, pyeloneftit, appendicit)
- Polyhydramnios, flerfolds graviditet
- Cervix insufficiens, tidligere conisatio, bicorn uterus, rumopfyldende processer
- (Forkert beregnet GA)
-
I de første timer efter fødslen udviser det meget præmature barn tegn på umodne lunger og er respiratorisk påvirket. Hvad hedder denne tilstand og hvad er årsagen?
- (I)RDS: (Infant) respiratorisk distres-syndrome
- Umodne lunger og mangel på surfactant til at holde alveolerne åbne i ekspirationsfasen
-
Hvordan kan tilstanden forebygges?
- Den gravide skal have i.m. injektion med betapred (steroid) ved truende for tidlig fødsel før uge 34
- Betapred fremskynder fosterets lungemodning
-
Hvordan behandles de kliniske tegn på umodne lunger?
- nCPAP (nasal continuous positive airway pressure)
- Evt. Curosurf ved stigende iltbehov som udtryk for mangel på surfactant/alveole kollaps
- Respiratorbehandling
-
Det meget præmature barn er også i risiko for at udvikle symptomer fra andre umodne organsystemer. Nævn de fire andre organsystemer, hvorfra barnet er i risiko for at udvikle komplikationer, og angiv for hver de mulige komplikationer.
- CNS (IVH 1-4) og PVL
- Hjertet (DAP)
- Tarmen (NEC)
- Øjnene (ROP)
Charlotte er 33 år, gravida 2, para 1, der for tre år siden har født sit første barn helt naturligt.
Tidligere:
Som 25-årig kontrolleret for middelsvær dysplasi, (CIN 2 forandringer), der svandt spontant. Seneste smear for fire år siden.
Aktuelle:
Gravid med et foster i uge 29+5. Bliver nu henvist af egen læge grundet kraftig blødning efter coitus.
Graviditeten frem til nu:
- Havde vaginal blødning i 8. graviditetsuge, tolket som abortus imminens
- Normal 1. og 2. trimesterskanning
- Henvendte sig i uge 24+5 akut på fødegangen på grund af vaginalblødning. Vaginaleksploration ved jordemoder viste en bevaret, men uregelmæssig cervix, tolket som et lille cervikalt fibrom.
Spørgsmål:
- Angiv 3 mulige obstetriske årsager til vaginal blødning i 1. og 2. trimester
- Angiv 3 mulige gynækologiske årsager til vaginal blødning i 1. og 2. trimester
- Angiv den mest sandsynlige diagnose hos denne kvinde og begrund dit svar
- Hvad vil du spørge om som led i en fokuseret gynækologisk/obstetrisk anamnese i den aktuelle sygehistorie? (angiv i stikordsform)
- Angiv hvilke objektive og parakliniske undersøgelser, du vil foretage
-
Angiv 3 mulige obstetriske årsager til vaginal blødning i 1. og 2. trimester
- Abortus imminens
- Placenta praevia
- Abruptio placentae
- Vasa praevia
- Erytroplakier
-
Angiv 3 mulige gynækologiske årsager til vaginal blødning i 1. og 2. trimester
- Erytroplakier
- Cystit
- Condylomer
- Vaginalrift
- Cervixcancer
-
Angiv den mest sandsynlige diagnose hos denne kvinde - og begrund dit svar
- Cervixcancer:
- Blødning fra 8. graviditetsuge, igen i 24. uge, hvor cervix palperes uregelmæssig. Og nu blødning efter coitus.
- Acceptable svar, der ikke giver fuldt pointscore:
- Truende præmatur fødsel
- Dybt sæde af placenta/placenta prævia
- Cervixcancer:
-
Hvad vil du spørge om som led i en fokuseret gynækologisk/obstetrisk anamnese (angiv i stikordsform):
- Graviditet:
- Hidtidige graviditets forløb
- Graviditetskomplikationer (tidligere blødning)
- Resultat af evt. 1 og 2 trimesterskanning herunder placentas lokalisation
- Blødning:
- Debut
- Styrke/omfang
- Varighed
- Tidligere vaginal blødning
- Hyppighed
- Frisk blødning eller vandig-blodig
- Udløsende faktor (sex, toiletbesøg, traume)
- Smerter:
- Debut
- Styrke
- Varighed
- Mave- eller rygsmerter (præterme veer vs. placentaløsning)
- Andre ledsagesymptomer:
- Fx gastroenterologiske eller urologiske klager
- Obs. anden blødningskilde
- Fosterbevægelser
- Øgede/færre
- Fx gastroenterologiske eller urologiske klager
- Tidligere:
- Kontaktblødning
- Smerter ved coitus
- Seneste smear
- Dysplasi
- Koniseret
- HPV vaccineret
- Gynækologisk undersøgelse under graviditeten
- Graviditet:
-
Angiv hvilke objektive og parakliniske undersøgelser du vil foretage
- UL:
- Placentas placering
- Hæmatomer (obs løsning)
- Cervix længde (obs præterm fødsel)
- Fostervurdering:
- De fire håndgreb
- CTG
- UL (vægtestimat, fostervandsmængde og evt. flowmåling på navleaterie)
- GU:
- Inspektion (erytroplakier, hæmorider) blødningens lokalisation og omfang, synlig tumor, biopsi hvis synlig tumor
- Ej eksploration før placenta´s lokalisation er kendt
- Almentilstand:
- Vitale parametre (BT, puls, RF, temperatur, SAT)
- Paraklinik:
- Urinstix
- Hb
- Type+BAC
- Koagulationsstatus
- Hæmatocrit
- Væsketal
- UL:


















